Неалкогольная жировая болезнь печени (НАЖБП) является серьезной проблемой для современной медицины. Ее распространенность растет из года в год, а последствия касаются не только печеночных функций, но и патологии сердечно-сосудистой системы. Ведь НАЖБП — это основной фактор атеросклероза.
Печень для человека незаменимый орган, выполняющий множество функций. Одна из них — метаболическая. Именно в гепатоцитах происходят основные процессы обмена жиров, белков, углеводов, билирубина и желчных кислот, меди и железа.
Самый распространенный механизм нарушения метаболической функции печени — накопление в ее клетках липидов и активация перекисного окисления липидов. Это и есть НАЖБП, которая вместе с сахарным диабетом и ожирением лидирует по распространенности в развитых странах.
Распространенность
Среди всех заболеваний печени на долю неалкогольной жировой дистрофии приходится 70%. Чаще всего она обнаруживается у пациентов с нарушением углеводного или жирового обмена: 90% лиц с ожирением и три из пяти, страдающих сахарным диабетом, имеют признаки стеатоза.
Сегодня НАЖДП рассматривают как часть метаболического синдрома: более 90% больных имеют хотя бы два признака нарушения метаболизма. В развитых индустриальных странах в среднем каждый четвертый взрослый человек имеет ту или иную стадию неалкогольной жировой дистрофии.
Причины и механизмы НАЖБП
Чтобы выяснить причины накопления жировых капель в гепатоците нужно иметь представление как происходит этот процесс. Приведем основные механизмы:
- Триглицериды печени образуются из жирных кислот и глицерофосфата,
- Жирные кислоты могут в избытке поступать извне или усиленно синтезироваться в печени из ацетилкоэнзима А,
- Глицерофосфат поступает в гепатоцит при расщеплении липидов пищи и из глюкозы.
Таким образом, чем больше в организме глюкозы, жирных кислот и ацетилкоэнзима А, тем сильнее идет процесс отложение жира в клетках печени.
Развитие НАЖДП идет в два этапа. Вначале происходит накопление жировых молекул внутри клеток печени. Далее орган «получает второй удар» — усиление перекисного окисления липидов с образованием свободных радикалов. Это основной механизм гибели гепатоцитов, объясняющий как связана НАЖБП с некрозом клеток печени и циррозом.
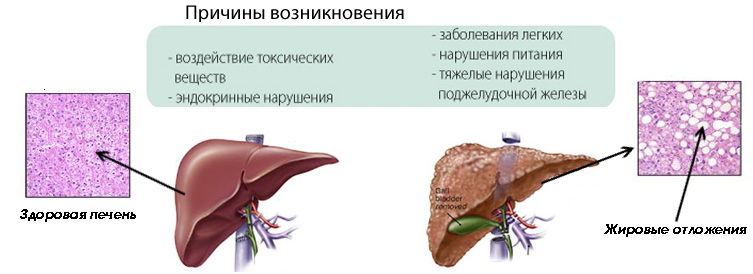
Среди главных причин неалкогольной жировой дистрофии печени выделяют:
- Питание высококалорийной пищей с преобладанием жиров (более 30%) и углеводов. Голодание также приводит к НАЖДП за счет дефицита белков антиоксидантной защиты,
- Малоподвижный образ жизни,
- Ожирение,
- Хронические заболевания системы пищеварения, приводящие к секреторной недостаточности пищеварительных ферментов,
- Генетическая предрасположенность (синдром мальабсорбции, Вильсона-Коновалова, Вебера-Крисчена),
- Инсулинорезистентность, сахарный диабет, гипотиреоз,
- Снижение активности антиоксидантной системы, которая нейтрализует свободные радикалы (в первую очередь системы глутатиона),
- Дисбактериоз кишечника, приводящий к дефициту веществ антиоксидантной защиты, многие из которых синтезируются только при участии дружественных бактерий,
- Общая кислородная недостаточность в организме (анемии, хроническая недостаточность кровообращения или дыхания),
- Применение некоторых лекарственных препаратов (глюкокортикоиды, амиодарон, эстрогены, тамоксифен, тетрациклины, ацетилсалициловая кислота, индометацин, бруфен).
Выделить основной пусковой фактор НАЖБП сложно. Это целый комплекс изменений в организме, которые зависят от человека (фактор питания) или не зависят (усиление окислительных процессов с возрастом). Именно поэтому накопление жира в гепатоцитах возможно у худого человека, который правильно питается, хотя это бывает намного реже, чем при ожирении.
Стадии
Главным критерием, который указывает на жировую дистрофию печени является накопление триглицеридов свыше 5-10% сухой массы. НАЖБП проходит 4 стадии:
- Стеатоз печени — накопление триглицеридов в гепатоцитах более 5% массы печени,
- Неалкогольный стеатогепатит (НАСГ) — воспалительные процессы, которые запускаются после первой стадии,
- Фиброз печени — распространение соединительной ткани без изменения ее структуры,
- Цирроз печени — необратимые изменения структуры за счет разрастания фиброзной ткани, приводящее к декомпенсированному нарушению функции.
На первой стадии стеатоз печени развивается медленно и имеет относительно доброкачественное течение. Но, начиная с НАСГ, заболевание приобретает необратимый характер и в 50% случаев заканчивается фиброзом и циррозом.
Симптомы
Неалкогольная жировая болезнь печени на первой стадии протекает без симптомов. Диагноз можно поставить только на основании лабораторных данных, полученных при комплексном обследовании по поводу сопутствующих заболеваний: ожирения, ИБС, атеросклероза или сахарного диабета.
В крови повышен уровень трансаминаз (специфических печеночных ферментов, которые попадают в кровяное русло только при разрушении гепатоцитов). На УЗИ обнаруживают гепатомегалию (увеличение печени). Когда стеатоз переходит в стеатогепатит больной начинает предъявлять неспецифические жалобы:
- Слабость и повышенная утомляемость,
- Тяжесть и дискомфорт в правом подреберье, которые возникают спонтанно, без связи с приемом пищи,
- Кожный зуд,
- Потеря аппетита,
- Диспепсия (тошнота, отрыжка, изжога),
- Небольшая желтушность сначала склер, затем кожи.
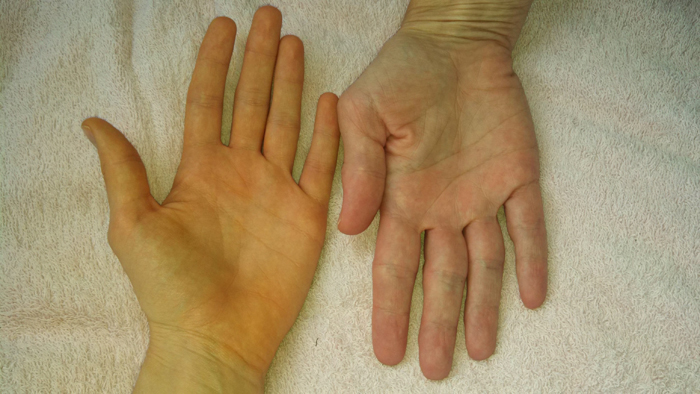
Последние симптомы свидетельствуют о далеко зашедшей стадии стеатогепатита и предшествуют фиброзу. При разрастании соединительной ткани у пациента обнаруживаются признаки увеличенной селезенки (анемия, снижение уровня тромбоцитов и лейкоцитов) и портальной гипертензии. При циррозе наблюдаются многочисленные признаки печеночной недостаточности:
- Кровотечение из расширенных вен пищевода,
- Накопление жидкости в брюшной полости (асцит),
- Отеки по всему телу,
- Повышенная кровоточивость из-за нарушения свертываемости.
Диагностика НАЖДП затрудняется длительным бессимптомным периодом, поэтому важно тщательно собирать анамнез и назначать дополнительное обследование при любом подозрении на возможное поражения печени.
Диагностика
Алгоритм диагностики НАЖДП начинается с подробного опроса пациента:
- Обязательно следует исключить злоупотребление алкоголем. Пограничными дозами являются 350 мл пива, 120 мл вина или 45 мл крепких напитков в сутки. В таком случае поражение печени неизбежно связано с интоксикацией этиловым спиртом,
- Постоянный прием некоторых медикаментов по поводу других хронических заболеваний,
- Если у пациента ожирение с индексом массы тела >,30 кг/м2, то велика вероятность НАЖДП,
- Настораживает повышение трансаминаз и гепатоспленомегалия, которые не сопровождаются клиническими симптомами.

Сложность постановки диагноза НАЖДП заключается в том, что трансаминазы и увеличение печени встречаются при других патологиях: сахарном диабете 2 типа, нарушением толерантности к глюкозе, желчнокаменной болезни, у пациентов, получающих гиполипидемическую терапию. Важными критериями НАЖДП являются:
- жира в печени, превышающее 5-10%, что подтверждается гистологическим исследованием,
- Умеренное употребление алкоголя, не дающее повода думать об алкогольном поражении органа,
- Отсутствие признаков других заболеваний, которые приводят к жировой дистрофии,
- Характерные гистологические признаки, о которых мы расскажем далее,
- Распространенность среди населения до 25 %.
ВАЖНО! Отсутствие изменений лабораторных показателей (уровня трансаминаз) не исключает наличие воспалительного и фиброзного процесса в печени.
Гистологические признаки НАЖДП
Структурные изменения в ткани печени, позволяющие поставить диагноз НАЖДП, делят на обязательные и часто присутствующие. К первым относятся: наличие крупных и мелких молекул жира в гепатоцитах (стеатоз), признаки воспаления (инфильтрация нейтрофилами и мононуклеарами), баллонная дистрофия клеток. Обычно присутствуют: фиброз, гликогеноз ядер, наличие липогранулем, ацидофильных телец, жировых кист.
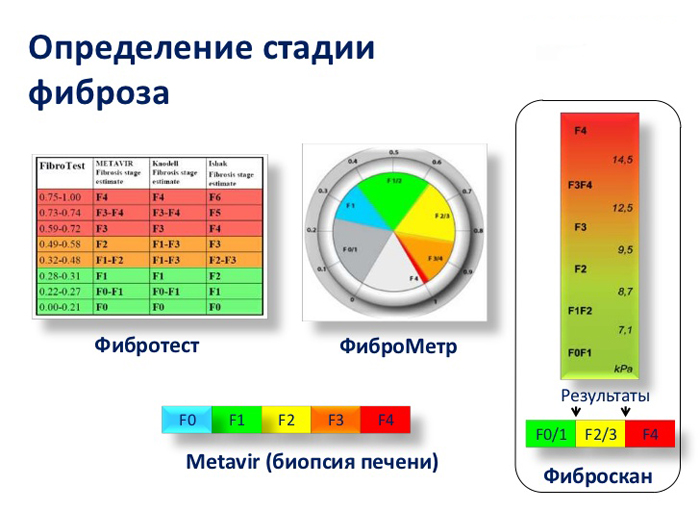
На основании таких гистологических критериев стеатогепатит разделяют на три степени: мягкий, умеренный и тяжелый. При этом фиброз может проходить 4 стадии, последняя из которых и называется циррозом печени.
Для постановки окончательного диагноза пользуются специфическим тестом «ФиброМакс», который позволяет определить стадию стеатоза, тяжесть заболевания и оценку активности процесса в печени. Количественно описать жировую инфильтрацию можно с помощью магнитно-резонансной спектроскопии. Окончательную точку в диагнозе ставит прицельная биопсия печени.
Лечение
Неалкогольная жировая дистрофия печени в целом имеет доброкачественное течение. Это связано с высокими компенсаторными возможностями печени. Но эта патология часто сочетается с атеросклерозом, инсулинорезистенстностью, сахарным диабетом 2 типа. Сохраняется риск перехода ее в цирроз и гепатоцеллюлярный рак, что требует обязательного лечения и профилактики. Каждому пациенту разрабатывается индивидуальная схема коррекции патологии, остановимся лишь на общих принципах:
- Четкое определение метаболических сдвигов и последующая их коррекция,
- Постепенное снижение веса на фоне низкокалорийной диеты,
- Увеличение физической активности,
- Медикаментозное лечение ожирение препаратами Метформин или Тиазолидиндионами. Именно нормализация чувствительности тканей к инсулину на фоне приема этих препаратов улучшает состояние печени,
- Использование антиоксидантов. К препаратам выбора относится Берлитион (а-липоевая кислота), который инактивирует свободные радикалы и обладает защитным действием в отношении перекисного окисления липидов в митохондриях и микросомах,
- Гиполипидемические препараты: Аторвастатин Клофибрат Безафибрат Гемфиброзил Липофарм, Липостабил Пробукол Орлистат,
- Желчегонные средства: Хофитол,
- Гепатопротекторы на основе Урсодезоксихолевой кислоты (Силимарин),
- Ферментотерапия (Бетаин),
- Сосудорасширяющие препараты, которые улучшают микроциркуляцию в сосудах печени (препараты Пентоксифиллина),
- Препараты, снижающие артериальное давление (при сопутствующей гипертонии),
- Антибактериальные средства и пробиотики.
Все перечисленные группы лекарственных средств используются для лечения неалкогольной жировой дистрофии печени только при необходимости и по назначению врача.

Прогноз и профилактика
Обнаружение неалкогольной жировой дистрофии печени еще не означает серьезные проблемы со здоровьем. Достаточно нормализовать вес, отрегулировать диету, и патология не будет иметь последствий. Но есть неблагоприятные критерии:
- Возраст старше 45 лет,
- Женский пол,
- Индекс массы тела более 28 кг/м2,
- Увеличение активности трансаминаз более, чем в 2 раза,
- Стойкая артериальная гипертензия,
- Сахарный диабет 2 типа,
- Повышение уровня триглицеридов крови выше 1,7 ммоль/л.
Если у пациента выявляют более двух указанных признаков, риск развития фиброза считается высоким.
Связь неалкогольной жировой дистрофии с ожирением и нарушением толерантности к глюкозе обосновывает основные рекомендации пациентам. Для профилактики этого состояния нужно нормализовать вес и придерживаться правильного питания. Снижение массы тела должно быть постепенным, резкое похудение приводит к тем же последствиям. Принципы питания следующие:
- Снижение энергетической ценности рациона. Существуют специальные формулы по расчету калорийности с учетом физической активности, пола и возраста. Минимальные цифры не должны опускаться ниже 1200 ккал/сут для женщин и 1500 ккал/сут для мужчин,
- Вегетарианство, голодание и низкоуглеводные диеты противопоказаны,
- Меню должно содержать достаточное количество растительной клетчатки, витамина Е и полиненасыщенных жирных кислот,
- Регулярные физические нагрузки, которые не должны быть изнурительными благоприятно сказываются на снижении жировой инфильтрации печени,
- Отказ от всех повреждающих веществ: алкоголя, ксенобиотиков (консервантов, красителей, ароматизаторов). Пересмотр лекарственной терапии сопутствующих заболеваний.
Начинать лечение неалкогольной жировой дистрофии печени нужно как можно раньше на первой стадии стеатоза. Тогда возможно приостановить процесс и не допустить тяжелых необратимых изменений органа.
