Из этой статьи вы узнаете: что такое псориатический артрит, как часто он встречается, какие причины приводят к его появлению. Симптомы, диагностика и лечение патологии.
Псориатическим артритом называют воспалительный процесс в суставах, тесно связанный с неинфекционным кожным заболеванием – псориазом.
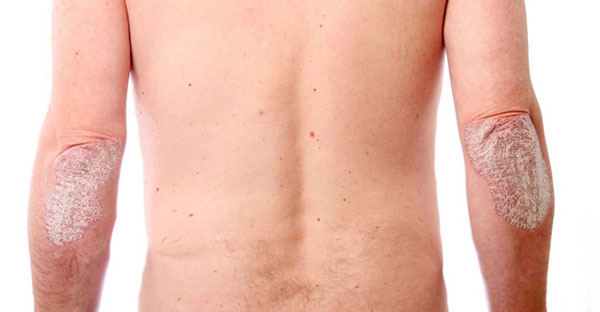
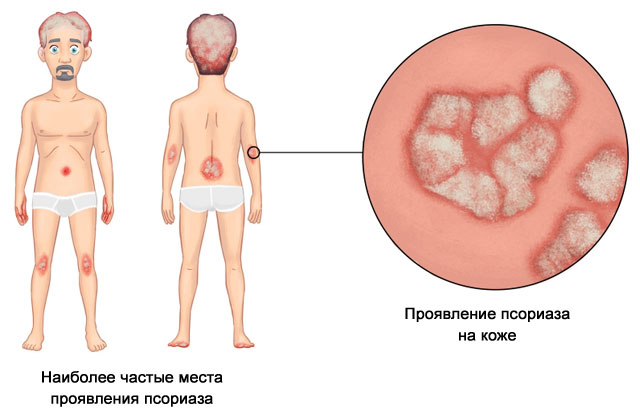
В большинстве случаев (75%) артрит (другое название – псориатическая артропатия) возникает через некоторое время после появления выраженных симптомов псориаза (от 10 до 15 лет), однако у 25% больных воспаление суставов развивается раньше или оба заболевания манифестируют (проявляются в острой форме) одновременно.
Долгое время патологию считали достаточно редкой (5–6 на 10 тыс. человек), но в последнее десятилетие наметилась тенденция к ее стремительному росту (от 30 до 100 случаев на 10 тыс. населения).
При сочетании нескольких неблагоприятных факторов (повышенная чувствительность тканей к аллергенам, инфекции, нервные стрессы) организм запускает аутоиммунные процессы – выработку антител к клеткам кожи (псориаз). Попытка уничтожить собственную ткань приводит к воспалительному процессу, образованию очагов некроза и продуктов распада отмерших клеток.
С кровью они попадают в разные органы и ткани, но ответную токсико-аллергическую реакцию вызывают у хрящевой суставной ткани. Почему? Здесь на помощь приходят теории об особой чувствительности ослабленного организма и генетической предрасположенности к псориазу и псориатическому артриту: у 40–45% пациентов близкие родственники страдали этими заболеваниями.
Результатом становится сложный хронический процесс, который быстро приводит к серьезной деформации суставов (через 2 года от начала проявления патологии) и в перспективе – к полной инвалидности.
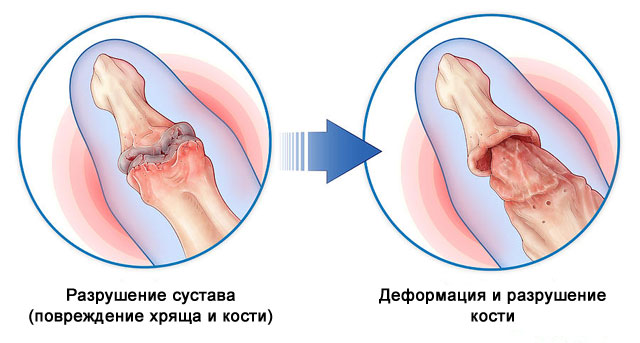
Лечение псориатического артрита продолжается в течение всей жизни. Полностью устранить его невозможно, с помощью медикаментозной терапии, физиотерапевтического и хирургического лечения удается добиться частичной ремиссии (приостановления деформации костей и сочленений) у 23%.
При подозрении на это заболевание обращаются к ортопеду, ревматологу, дерматологу.
Причины и предрасполагающие факторы
Настоящие причины заболевания неизвестны, официальная медицина придерживается теории о многокомпонентном влиянии различных факторов:
- Генетическая предрасположенность (у 40–45% пациентов ближайшие родственники болели псориазом или псориатическим артритом).
- Аутоиммунная и токсико-аллергическая реакция (на повышение в крови воспалительных, противовоспалительных веществ и продуктов клеточного некроза).
- Травмы (в 25%).
- Проблемы с метаболизмом (сахарный диабет).
- Инфекции.
- Длительный прием медикаментов (нестероидные противовоспалительные средства, бета-блокаторы).
- Нервное и физическое истощение, чрезмерные нагрузки.
- Гормональный сбой (физиологическая перестройка, заболевание).
- Вредные привычки (табакокурение, алкоголизм).
Среди факторов, которые могут спровоцировать появление псориатического артрита – инсоляция (загар), возраст (обычно от 30 до 50 лет) и наличие диагностированного псориаза.
Классификация: 5 форм болезни
Псориатическую артропатию или артрит классифицируют по клиническим проявлениям. Всего выделяют 5 разных форм заболевания.
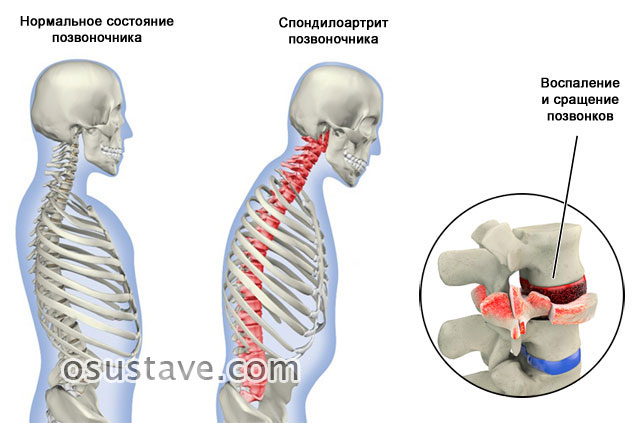
1. Спондилоартрит
Поражает позвоночник и характеризуется ограничением подвижности или полным сращением пояснично-крестцового, шейного, грудного отделов или крестцово-подвздошных сочленений таза.
2. Мутилирующий деформирующий
Приводит к быстрому разрушению нескольких суставов, их расположение и размер не принципиальны (симметричный, асимметричный процесс).
Чаще деформирующему артриту подвержены колени, голеностоп и тазобедренные суставы (в 70% случаев). В 5–10% страдают сочленения пальцев, давая классическую картину мутилирующей патологии (пальцы утолщенные, укороченные, искривленные, зафиксированы сращениями в разные стороны).
3. Асимметричный полиартрит или олигоартрит
В процессе участвуют не один, а более 5 суставов. Это могут быть большие (тазобедренный, коленный) или малые межфаланговые сочленения. Воспаление не симметричное, распространяется на связки (тендовагиниты) и мешает конечностям сгибаться и разгибаться.
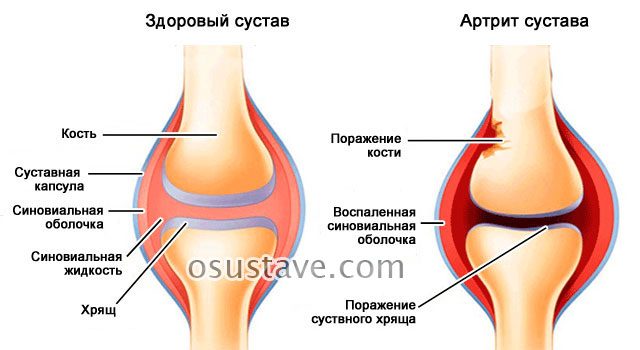
4. Симметричный
Отличительный признак – симметричное поражение суставов – от мелких до крупных. Стремительно прогрессирует и быстро приводит к полной инвалидности.
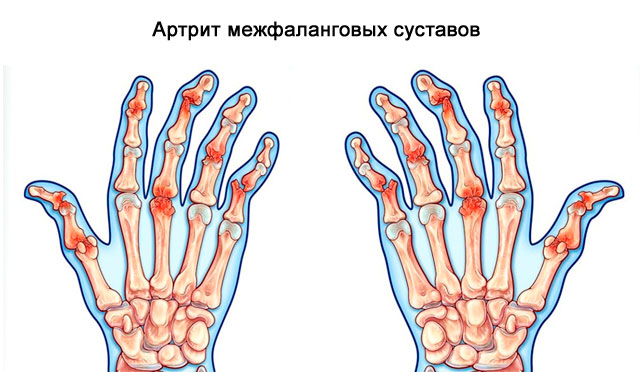
5. Артрит дистальных межфаланговых суставов
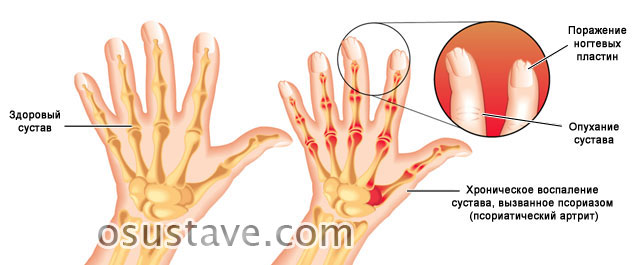
Распространяется на межфаланговые суставы. Характерный признак – синюшно-багровая кожа, сосискообразный отек пальца, в результате неподвижного сращения всех сочленений.
Также деформируются ногтевые пластины – они крошатся, теряют форму, расслаиваются.
Характерные симптомы, возможные осложнения
Симптомы заболевания не связаны с выраженностью псориаза.
Заболевание одинаково часто начинается с еле заметных болей, слабости, недомогания или с резких, выраженных симптомов – острой боли, усиливающейся по ночам и слегка отпускающей днем, отечности.
Псориатический артрит поначалу ухудшает жизнь больного, но не ограничивает двигательную активность.
Прогрессируя, патология быстро приводит к нарушениям подвижности суставов конечностей и позвоночника, человек с трудом выполняет элементарные бытовые действия, ему тяжело стоять, ходить, поворачиваться, наклоняться, работать руками (писать, даже держать предмет), итогом является частичная и полная инвалидность.
Благодаря многочисленным клиническим формам симптомы псориатического артрита очень разнообразны. Однако можно выделить общие:
- скованность, болезненные ощущения или резкая боль (усиливается по ночам, в покое, утихает в дневное время, как бы «разрабатывается»),
- багрово-синюшное окрашивание кожи над больными суставами,
- в начале заболевания боль локализуется в пятке и области крестца,
- симметричное или несимметричное поражение суставов, подвывихи (сочленения расходятся, неправильно расположены по отношению друг к другу), разная направленность фаланг пальцев,
- припухлость, отечность, которая по форме напоминает редиску, а при поражении всех суставов пальца – сосиски,
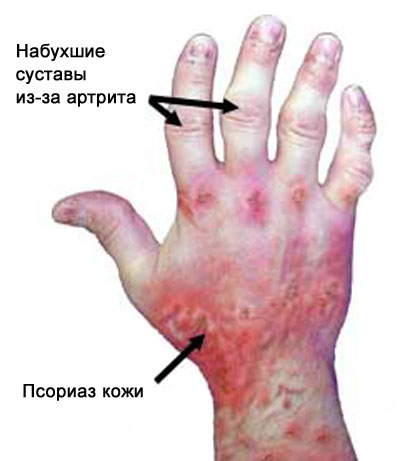
- наличие проявлений псориаза на коже (в 70–75%),
- поражение ногтей (расслоение, потеря формы, крошение).
В 4–5% процесс сопровождается:
- конъюнктивитом (заболеванием слизистой оболочки глаз),
- эрозиями слизистой рта и уретры,
- бурситами и синовитами,
- тендовагинитами (воспалениями сухожилий),
- болями и атрофией мышц (уменьшением массы, эластичности),
- увеличением лимфоузлов.
При злокачественном течении болезнь провоцирует развитие:
- Миокардита и диффузных изменений сердца (орган увеличивается в размерах, появляется аритмия).
- Воспалительных процессов в печени (гепатит).
- Полной неподвижности позвоночника.
- Патологий ЦНС.
- Нарушений работы почек (гломерулонефрит, амилоидоз).
- Специфической гектической лихорадки (изнуряющая, со значительными перепадами в течение 2–3 суток).
- Кахексии (крайней степени физического истощения).
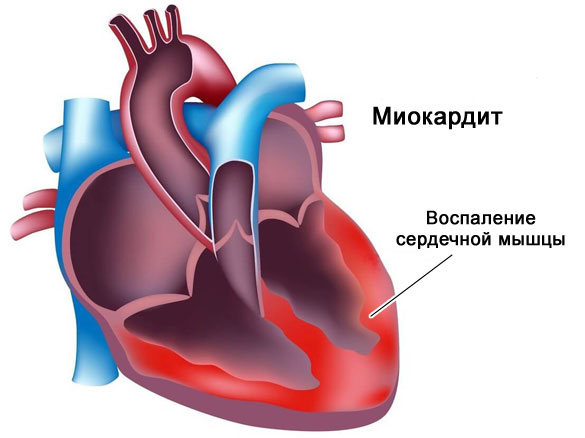
В худшем из вариантов заболевание заканчивается полной инвалидностью или смертью больного.
Диагностика: как отличить болезнь от других патологий
Чтобы корректно поставить диагноз, особенно если процесс протекает с отклонениями от классических канонов, разными способами и методами исключают заболевания, напоминающие псориатическую артропатию (артрит):
- подагру,
- болезнь Бехтерева,
- болезнь Рейтера,
- ревматоидный артрит,
- эрозивный остеоартроз.
Для подтверждения болезни используют специальную таблицу соответствия, которую заполняют согласно опросу, осмотру, результатам обследования и рентгенографии. В нее входят диагностические критерии (наличие проявлений псориаза, характерные отеки, окраска кожи и т. д.) и факторы, исключающие болезнь (отсутствие псориаза, наличие ревматоидных узелков и т. д.). Диагноз выставляют, исходя из суммы положительных и отрицательных ответов (в баллах).
Клинические методы исследования:
- для общего анализа крови характерны увеличение скорости оседания эритроцитов больше 30 мм/час, увеличение лейкоцитов, низкий гемоглобин,
- для иммуноферментного анализа – высокий уровень IgA и IgG,
- для ревмопроб – отрицательный ревматоидный фактор, большое количество С-реактивного белка (+++),
- для синовиальной жидкости – цитоз (увеличение клеточных элементов), незначительная вязкость жидкости.
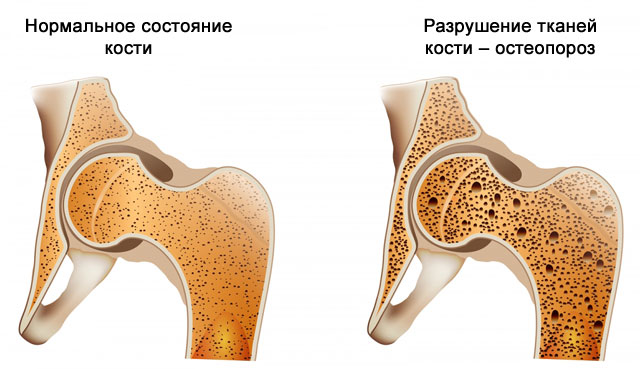
Псориатический артрит при рентгенологическом исследовании характеризуется эрозией суставной поверхности, признаками разрушения, растворения или мягкости губчатой костной ткани (остеопороз), смещением и сращением сочленений, отложением кристаллов кальция в мягкие околопозвоночные ткани.
Разные виды лечения
Патологию невозможно вылечить полностью, с помощью современных методов терапии удается на время приостановить ее дальнейший прогресс (в 23%).
Лечение представляет собой долгий и изнурительный процесс, способы комбинируют, отдавая предпочтение тем, которые улучшают подвижность сустава, устраняют воспаление и боль.
Медикаментозное лечение
При псориатическом артрите используются:
- Препараты, предотвращающие поражение здоровых суставов (Метотрексат, Колхицин, Сульфасалазин).
- Нестероидные противовоспалительные средства (Напроксен, Ибупрофен, Диклофенак).
- Противовоспалительные глюкокортикостероиды для инъекций и местно, в виде мазей (Преднизолон, Дермовейт, Лоринден).
- Иммуносупрессоры при тяжелой форме заболевания и быстро прогрессирующем артрите (Циклоспорин, Азатиоприн).
- Миорелаксанты, чтобы устранить скованность движений (Баклофен).
Физиотерапевтические методы
В качестве физиотерапевтических методов лечения успешно применяют:
- лазеротерапию (облучение поверхности монохроматичным светом),
- фонофорез и электрофорез с глюкокортикостероидами (введение лекарства сквозь кожу под влиянием электротоков),
- магнитотерапию (лечение статическим магнитным полем),
- фотохимиотерапию (прием лекарственного препарата сочетают с облучением УФ-лучами).
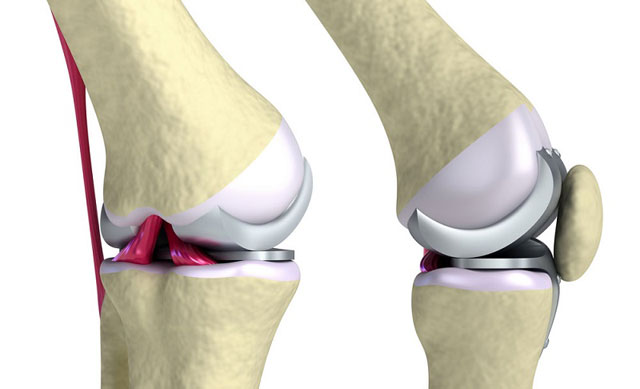
Хирургическое лечение
В особенно тяжелых случаях, если прогресс артрита не удается остановить другим способом, используют экстракорпоральную гемокоррекцию.
Цель процедуры – изменить свойства крови, очистив ее от «ненужных» или вредных для больного компонентов. Для этого кровь забирают, очищают вне организма с помощью специальной аппаратуры и вливанием возвращают обратно.
При серьезных сращениях или видоизменениях суставов используют эндопротезирование (замену поврежденных поверхностей искусственными имплантатами).
Лечение в домашних условиях
Дома можно приготовить отвар, настой или мазь на травах, которые при постоянном применении помогут предотвратить рецидив (повторение) заболевания:
- Для компресса: натрите свежую морковь, смешайте с 5 каплями любого растительного масла и скипидара, наложите на сустав до утра, под компрессную бумагу. Утром морковный компресс замените свежим листом алоэ, разрезанным вдоль (прозрачным содержимым листа к коже), до вечера. Процедуру повторяйте 10–12 дней. Если заметны улучшения, сделайте небольшой перерыв (5–7 дней) и возобновите компрессы.
- Для настойки: 2 полных стакана почек сирени залейте стаканом водки, настаивайте смесь в течение 10–12 дней в темном месте. Настойкой 2 раза в сутки протирайте суставы, не процеживая ее, на протяжении 2 недель. Затем перерыв (неделя), и курс можно повторить.
- Для мази: соцветия сабельника болотного измельчите, набейте в литровую банку так, чтобы до плечиков остался промежуток в 4–5 см. Залейте по плечики (до начала узкого горлышка) растительным маслом, месяц настаивайте на солнце. Перемолотый сабельник отожмите, используйте как мазь (наносите раз в день, в течение 1,5–2 месяцев).

Народные средства не избавят от артрита, но помогут поддерживать суставы в порядке в период ремиссии.
Диета
Без правильно подобранного питания невозможно надолго закрепить положительный эффект от лечения, и симптомы заболевания снова проявятся. Поэтому рацион формируют, отдавая предпочтение:
- нежирным кисломолочным продуктам,
- отварному нежирному мясу,
- яйцам,
- злаковым кашам,
- овощам,
- фруктам (кроме цитрусовых),
- натуральным овощным и фруктовым сокам без сахара.
Ограничивают употребление соли и отказываются от шоколада, морепродуктов, субпродуктов, красной икры, красного вина, сливочного масла, консервов, копченостей, жареной, жирной пищи, сладостей и сдобы.
Прогноз
Заболевание диагностируют у людей любого пола в возрасте от 30 до 50 лет, псориаз у 70–75% больных появляется на 10–15 лет раньше артрита.
При псориатическом артрите лечение с переменным успехом продолжается всю жизнь. Прогноз неутешительный – полностью вылечиться невозможно. Приостановить прогресс и добиться частичной ремиссии (период без выраженных симптомов) удается только у 23%. У 47% в течение 2–3 лет появляются костные эрозии, и артропатия быстро прогрессирует до частичной или полной инвалидности.
При тяжелом течении заболевания в процесс вовлекаются внутренние органы, что сокращает сроки жизни человека.
