Из этой статьи вы узнаете о гнойном бурсите локтевого и других суставов. Причины и механизм развития, кто входит в группу риска. Симптомы и лечение.
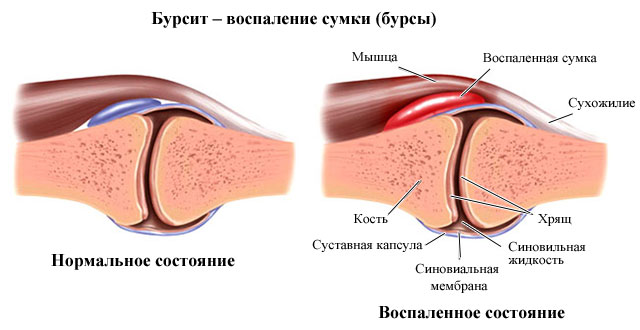
Гнойный бурсит – острое септическое (то есть инфекционное) воспаление отдельных синовиальных сумок (бурс), расположенных за пределами суставной капсулы.
Возбудителями процесса обычно являются микроорганизмы, попадающие в сумку через порез или по сосудам из других очагов (при абсцессе, фурункулезе).
Синовиальные бурсы – часть некоторых суставов, которые выполняют дополнительную амортизирующую и защитную функции, располагаясь над выступающими частями сочленений, костей. Поэтому воспалительный процесс может появиться в области любого сочленения, имеющего такие сумки, – бурсит тазобедренного, плечевого, коленного суставов, голеностопа, пятки.
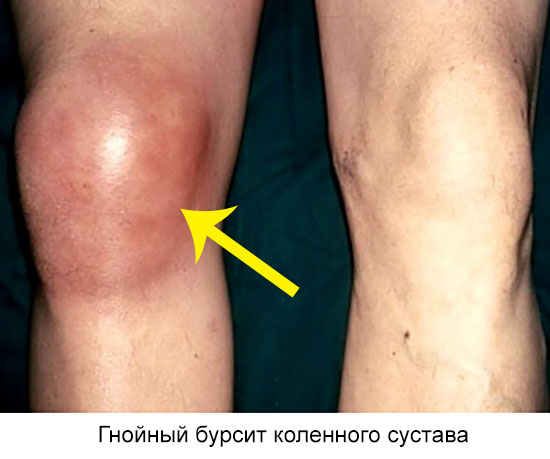
Самая распространенная форма – плечевой, коленный и локтевой бурсит.
При нарушениях целостности мягких тканей (порез, прокол) в рану проникают болезнетворные микроорганизмы (стрептококк, стафилококк, синегнойная палочка). Их активное размножение сопровождается выделением продуктов жизнедеятельности и вызывает иммунный ответ организма. К области поражения стягиваются лейкоциты, макрофаги, которые гибнут, уничтожая чужеродные микроорганизмы. Серозная жидкость (прозрачное, светло-желтое содержимое бурсы) увеличивается в объеме, в ней накапливаются погибшие клетки.
В процессе развития патологии серозная жидкость быстро становится гнойной (результат некроза иммунных клеток), усиливается приток крови к месту травмы (жар, покраснение), увеличивается проницаемость сосудистых стенок, в область поражения выделяется экссудат (жидкая часть крови), подпитывая воспаленную ткань (припухлость, отек тканей).
У человека, больного бурситом, появляются характерные симптомы – увеличение объема околосуставной синовиальной сумки и местная температура, покраснение, отек окружающих тканей, боль, временное ограничение подвижности сустава.
Воспалительный процесс очень опасен. Он вызывает гнойное расплавление тканей (свищи), может распространиться на близлежащие ткани (септический артрит, флегмона, остеомиелит), в некоторых запущенных случаях становится причиной сепсиса (общая инфекция).
В 85–90 % случаев при своевременном обращении патология успешно лечится. Этим занимаются врачи-хирурги, травматологи.
Причины возникновения
Непосредственными причинами гнойного бурсита являются:
- нарушения целостности тканей (царапины, порезы, проколы),
- септический процесс в области сустава (остеомиелит, рожистое воспаление, кожная пиодермия),
- удаленный очаг воспаления (фурункулез, пролежни, туберкулез, другие инфекционные болезни – возбудители попадают в синовиальную сумку по кровеносным сосудам).
Вероятность развития гнойного бурсита увеличивают недостатки и нарушения местного или общего иммунитета:
- Эндокринопатии (сахарный диабет).
- Заболевания почек (пиелонефрит, гломерулонефрит).
- Нарушения обмена (увеличение количества мочевой кислоты в крови и межклеточной жидкости).
- Травмы и микротравмы без нарушения целостности тканей (серозный бурсит).
- Аутоиммунные заболевания (ревматоидный артрит, склеродермия).
- Лекарственная терапия (гормональные препараты).
- Алкогольная интоксикация.
В группу риска попадают люди, вынужденные совершать однообразные движения, напрягать, нагружать конечности и опираться на суставы в процессе работы:
- коленные сочленения чаще травмируют домашние хозяйки, горничные, полотеры, танцоры,
- локтевые суставы – горнорабочие, шахтеры, граверы,
- плечевые – грузчики, строители, шахтеры, носильщики,
- тазобедренные – люди «сидячих» профессий (офисные сотрудники, программисты),
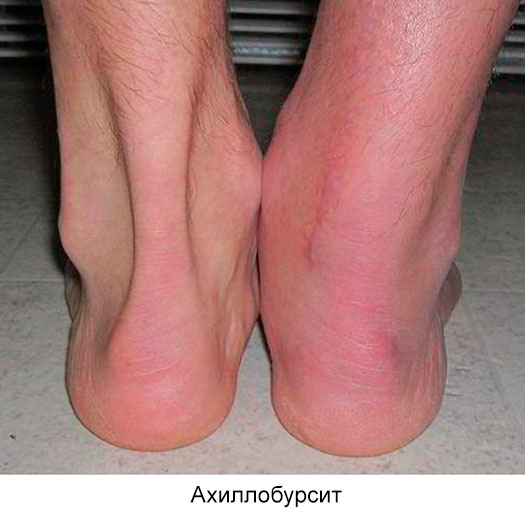
- ахиллобурсит (в месте прикрепления сухожилия к пяточной кости) типичен для парикмахеров, официантов, почтальонов, продавцов,
- воспаление синовиальных сумок в области сустава большого пальца стопы чаще случается у женщин с вальгусной деформацией (увеличенной «косточкой» рядом с суставом большого пальца) и пристрастием к обуви на высоком каблуке.
Профессиональные спортсмены одинаково часто травмируют все суставы, поэтому попадают в группу риска по всем пунктам.
Характерные симптомы
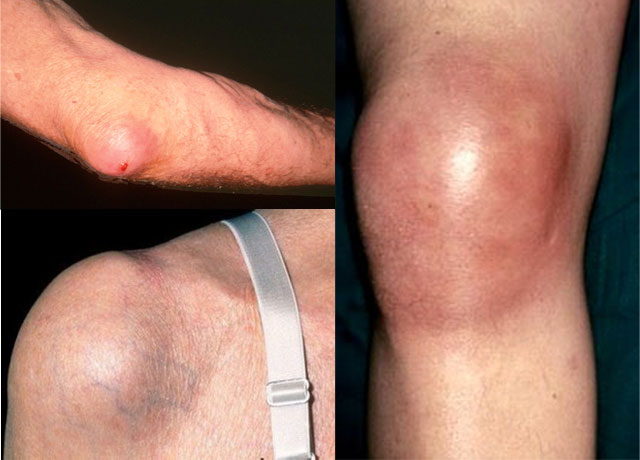
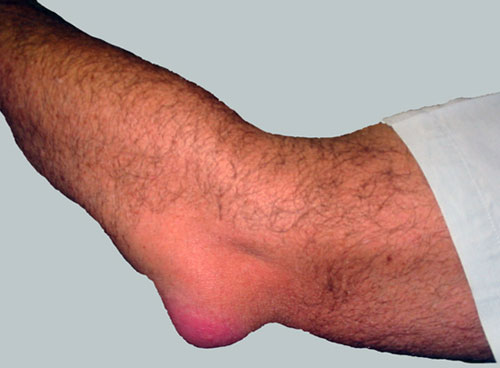
У острого гнойного бурсита характерное течение – в области поражения появляется локализованное, болезненное уплотнение округлой формы. При надавливании отмечают упругие колебания жидкости внутри образования (флюктуацию гнойного содержимого).
Патология сопровождается выраженными:
- болями,
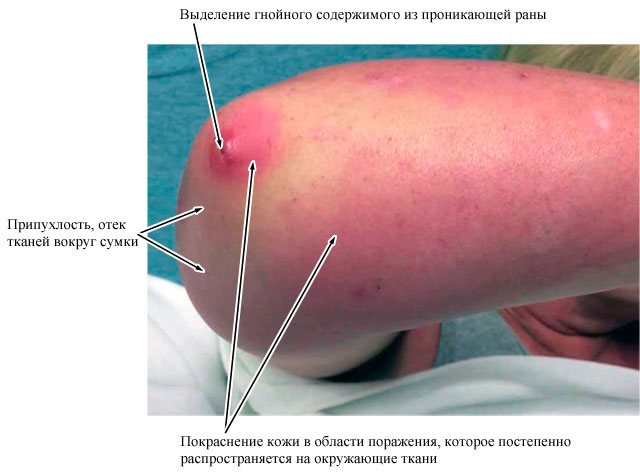
- покраснением кожи в области поражения, которое постепенно распространяется на окружающие ткани,
- местной температурой, жаром,
- припухлостью, отеком тканей вокруг сумки,
- увеличением местных лимфоузлов,
- выделением гнойного содержимого из проникающей раны.
По мере того, как воспалительный процесс прогрессирует, болевые ощущения усиливаются до нестерпимых, «дергающих», к симптомам присоединяются общая температура, признаки интоксикации (слабость, потливость, утомляемость).
Характерная особенность любых видов гнойного бурсита – движения сустава не ограничены, человек может полностью согнуть, разогнуть или отвести конечность, но вынужден «беречь» ее из-за боли, накопления экссудата и давления увеличенной синовиальной сумки.
Ограничения подвижности, характерные для гнойно-воспалительного процесса:
- При бурсите коленного сустава появляется некоторая скованность движений при ходьбе, боли при подъеме (спуске) по лестнице.
- При локализации воспаления в бурсах плечевого сустава человеку сложно выполнять отводящие движения и поворачивать руку по оси (ладонью внутрь, к туловищу).
- При бурсите локтевого сустава – сгибания-разгибания конечности ограничены из-за отека и боли, которая возникает при натяжении бурсы (на верхушке согнутого локтя).
- Инфекция тазобедренных сумок вызывает проблемы с вращением, отведением и разгибанием сустава.
Иногда гнойный острый бурсит превращается в хронический:
- проявления патологии смазанные, слабые,
- в области поражения сохраняется слегка болезненное уплотнение,
- больные жалуются на дискомфорт и некоторые ограничения подвижности конечностей.
При хроническом бурсите поврежденные ткани синовиальной сумки могут снова воспалиться на фоне незначительного ослабления иммунитета, провоцируя повторение гнойного процесса.
Возможные осложнения
Гнойный бурсит локтевого сустава (как и любого другого) осложняется до:
- свищей (расплавление оболочки бурсы, окружающих тканей и прорыв гноя в полости тела),
- флегмоны (распространение гнойного процесса на мягкие ткани),
- лимфаденита и лимфангита (вовлечение близлежащих лимфоузлов и лимфатических сосудов),
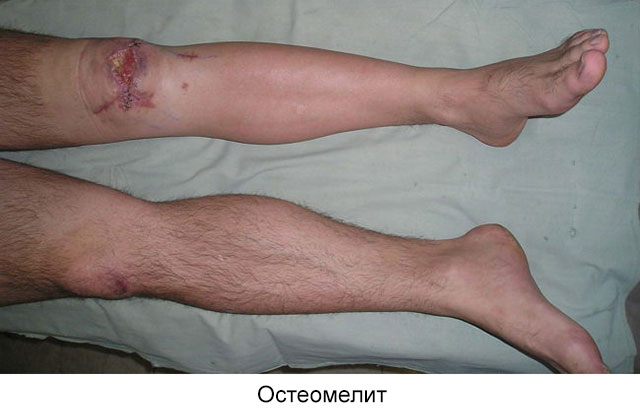
- остеомиелита (септическое воспаление надкостницы и кости),
- гнойного артрита (расплавление суставной сумки, поражение сустава).
Редким осложнением бурсита является сепсис – общая воспалительная реакция организма, приводящая к летальному исходу в 99 % случаев.
Методы диагностики
Начало острого бурсита по симптомам напоминает гнойный артрит, поэтому предварительная дифференциальная диагностика направлена на исключение этой патологии. Характерный признак, отличающий воспаление синовиальной сумки, – сохранение амплитуды движений (сустав легко и полностью сгибается и разгибается).
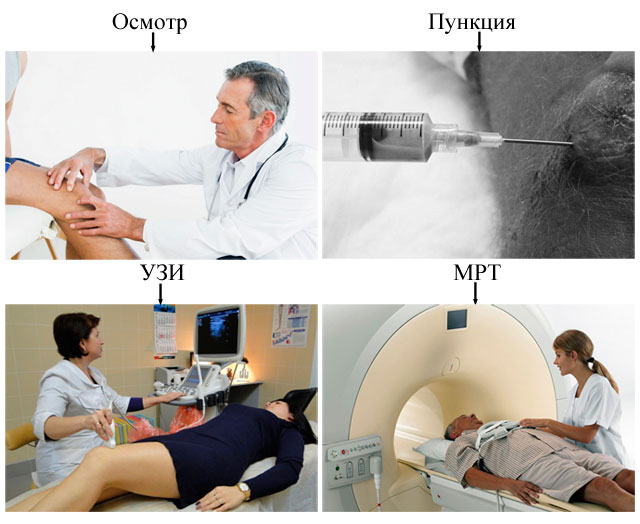
Для диагностики поверхностных бурситов (сумок, расположенных близко к поверхности сустава) достаточно опроса и осмотра пациента (клиническая картина и симптомы очень характерные).
Для уточнения диагноза забирают жидкость из бурсы (делают пункцию):
- Производят бактериологический посев пунктата, чтобы определить тип возбудителя и его чувствительность к антибиотикам.
- Делают серологические пробы, чтобы исключить наличие специфических инфекций (сифилиса, бруцеллеза, гонореи).
- Определяют уровень глюкозы в крови пациента – при сахарном диабете снижена чувствительность нервной ткани, заживление ран сильно задерживается, поэтому даже банальный септический бурсит может стать причиной ампутации конечности.
Инструментальные методы диагностики являются вспомогательными. Их применяют для подтверждения глубоких (расположенных под мышцами) или хронических бурситов (например, тазобедренного сустава):
- рентгенография – малоинформативный метод, иногда на снимках заметны следы обызвествления (при хроническом заболевании),
- с помощью УЗИ можно установить место скопления гнойной жидкости,
- МРТ позволяет с точностью определить локализацию, характер бурсита и степень повреждения окружающих тканей.
Других специальных исследований для диагностики заболевания не предусмотрено.
Что не стоит делать до обращения к врачу
Гнойная инфекция развивается стремительно, и буквально за несколько часов к начинающимся симптомам могут присоединиться нестерпимые дергающие боли. Это сигнал о том, что воспаление распространяется в окружающие ткани, не за горами серьезные осложнения и нужно непременно обратиться к врачу. Другими (домашними, народными) способами лечить острый септический бурсит не только бессмысленно, но и опасно.
Чего не следует делать до обращения в больницу:
- активно двигать конечностью,
- выдавливать гнойное отделяемое,
- накладывать прогревающий или охлаждающий компресс, мази,
- фиксировать сочленение давящими повязками,
- ожидать, когда станет легче.
Все эти действия могут привести к прорыву гнойного содержимого в полость сустава (артрит) и к развитию других септических осложнений.
Лечение (пункция, хирургическое вмешательство, физиотерапия)
При раннем обращении гнойный острый бурсит полностью излечивается после пункции (удаления жидкости) и промывания синовиальной сумки антисептиками.
Другой эффективный способ – частичное или полное удаление бурсы с последующим назначением антибиотиков и физиотерапии.
При гнойном воспалении колена, плеча или бурсите локтевого сустава лечение одинаковое.
Пункция
Пункция – способ извлечь содержимое из синовиальной сумки, не дав ему прорваться в полость сустава. Нередко гной извлекают несколько раз на протяжении всего курса лечения (месяц и больше).
Как производят пункцию:
- Поверхность кожи обрабатывают антисептиком (йодовым раствором).
- В синовиальную полость вводят обезболивающий препарат (Новокаин, Лидокаин).
- Перпендикулярно коже в бурсу вводят толстую иглу с пустым шприцем большого объема или иглу специального прибора – аспиратора Потена (вид медицинского насоса).
- Иглу продвигают до тех пор, пока не появится ощущение, что она в полости (кончик свободен, не упирается, при натягивании поршня в шприц легко набирается жидкость).
- Гнойное содержимое бурсы откачивают, меняя шприц несколько раз (иглу не извлекают).
- После того, как объем уплотнения сильно уменьшится, в сумку вводят антисептик, промывая ее, и антибиотик (выбирают тот, к которому чувствительны возбудители).
- Иглу аспиратора или шприца после пункции быстро вынимают, чтобы не создавать канал для гноя.
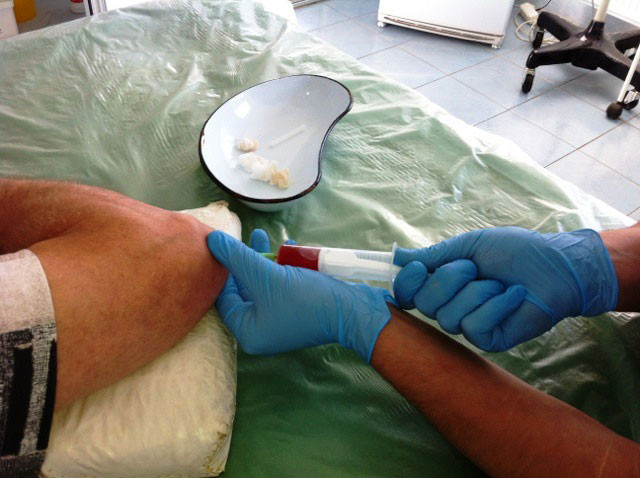
На раневую поверхность накладывают повязку (не давящую!), назначают антибиотики в виде инъекций (в полость бурсы, внутривенно, внутримышечно) на протяжении всего курса лечения, пока не перестанет образовываться гной и рана не заживет. Конечности обеспечивают полный покой.
Хирургическое лечение
Если пункция и лечение антибиотиками не помогли, в бурсе продолжает накапливаться гной, самый эффективный способ лечения – хирургический.
В этом случае синовиальную сумку полностью вылущивают, отслаивают от места прикрепления или удаляют часть капсулы (обычно верхнюю). Рану обрабатывают антисептиком, устанавливают дренаж (специальную трубку, которая предназначена для отведения образующегося экссудата), накладывают стерильную повязку.
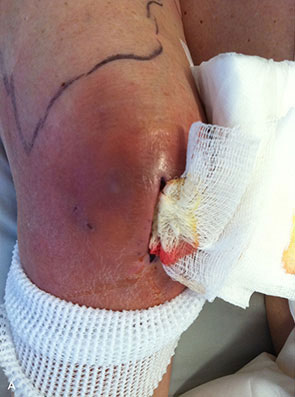
Если нет никаких осложнений, восстановительный период продолжается до 5 недель (швы снимают на 10–12 день после операции). Хирургическое лечение сочетают с курсом антибиотикотерапии, противовоспалительными и рассасывающими компрессами (спиртовые, с добавлением Фурацилина).
Физиотерапевтические методы
Физиотерапия показана в послеоперационный или восстановительный период (после успешной пункции). Главное условие для проведения такого лечения – отсутствие гноя в полости бурсы.
Лечащий врач назначает:
- электрофорез с противовоспалительными или обезболивающими средствами,
- УВЧ (лечение высокочастотными электромагнитными импульсами),
- УФО (терапия ультрафиолетовым облучением),
- прогревания парафином и озокеритом.
Для восстановления функций конечности и укрепления мышц рекомендуют выполнять некоторые упражнения лечебной физкультуры (их необходимо согласовать с лечащим врачом).
Видео про лечение гнойного бурсита: https://www.youtube.com/watch?v=rnGEYqNEVbM.
Прогноз на выздоровление
При ранней диагностике и своевременном обращении от гнойного бурсита можно избавиться полностью (в 85–90 % случаев). На лечение заболевания уходит от 2 до 5 недель.
Иногда патология осложняется до хронической, часто рецидивирующей (в 2–3 %).
Запущенный бурсит может стать причиной септических осложнений – флегмоны мягких тканей, гнойного артрита, при серьезных нарушениях иммунитета – сепсиса.
