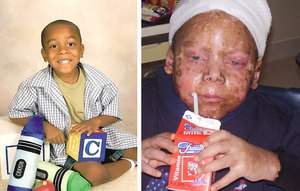
 Синдром Стивенса — Джонсона — это острое поражение слизистых оболочек и кожных покровов аллергической формы. Протекает патология вместе с воспалительным процессом слизистой ротовой полости, глаз и мочеполовой системы. Диагностика синдрома включает полный осмотр больного, иммунологический анализ крови, биопсию кожи, а также коагулограмму. Лечение болезни проводится с помощью приёма антибактериальных лекарств и инфузной терапии.
Синдром Стивенса — Джонсона — это острое поражение слизистых оболочек и кожных покровов аллергической формы. Протекает патология вместе с воспалительным процессом слизистой ротовой полости, глаз и мочеполовой системы. Диагностика синдрома включает полный осмотр больного, иммунологический анализ крови, биопсию кожи, а также коагулограмму. Лечение болезни проводится с помощью приёма антибактериальных лекарств и инфузной терапии.
Особенности распространения заболевания
 Заболевание обладает характерной симптоматикой с поражением верхних кожных покровов и слизистых оболочек. Его течение может сопровождаться сильным изменением состояния больного, которое выражается изъязвлением поверхности кожи, что в результате при отсутствии своевременного и правильного лечения оказывает серьёзное отрицательное воздействие на организм человека.
Заболевание обладает характерной симптоматикой с поражением верхних кожных покровов и слизистых оболочек. Его течение может сопровождаться сильным изменением состояния больного, которое выражается изъязвлением поверхности кожи, что в результате при отсутствии своевременного и правильного лечения оказывает серьёзное отрицательное воздействие на организм человека.
Синдром Стивенса — Джонсона в короткое время поражает кожные покровы человека и усугубляется характерной симптоматикой, что очень отрицательно влияет на здоровье человека. Поражение кожных покровов включает в себя развитие сыпи, которая с течением времени начинает углубляться внутрь верхнего слоя эпидермиса и вызывать сильно выраженные поражения кожи. При этом пациент чувствует сильные боли в месте поражения участка кожи даже при несильном механическом воздействии на её поверхность:
- Такое состояние может возникать в любом возрасте, но чаще всего оно поражает людей, которые достигли сорока лет.
- По данным лечащих специалистов, на сегодняшний момент такое состояние стало возникать и в более молодом возрасте, а также среди малышей.
- У мужчин встречается синдром так же часто, как и у женщин, при этом симптоматика поражения болезнью идентична.
Как и любое поражение кожи, синдром Стивенса — Джонсона лучше и быстрее всего будет вылечить при выявлении его на ранней стадии поражения кожи. Именно поэтому своевременный поход к лечащему специалисту для проведения комплексного обследования и установки причины болезни поможет составить более точную схему лечения для предотвращения дальнейшего усугубления патологии и состояния кожи пациента.
Этапы развития болезни
Болезнь Стивенса — Джонсона (код МКБ 10) характеризуется опасной токсической формой патологии, которая провоцирует отмирание здоровых клеток кожи и их последующее отделением от слоя дермы. Течение такого процесса провоцирует формирования сыпи в области слизистой оболочки рта, горла, половых органов, и остальных частей тела.
Болезнь имеет несколько стадий в зависимости от запущенности состояния:
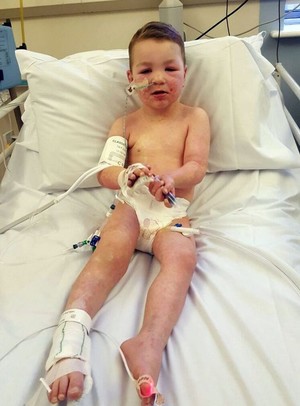 Начальный этап развития. На первоначальном уровне поражения кожи заболеванием Стивенса — Джонсона можно заметить резкое повышение температуры тела, которое сопровождается ухудшением всего состояния пациента, развитием сонливости и потери общей ориентации в пространстве. У некоторых больных отмечается диарея, а также расстройства системы пищеварения. Вместе с этими симптомами на первой стадии заболевания на коже начинают формироваться очаги поражения, которые описываются покраснениями участков кожи, а также увеличением показателя их чувствительности. Время развития заболевания на первом этапе варьируется от нескольких дней и до двух недель.
Начальный этап развития. На первоначальном уровне поражения кожи заболеванием Стивенса — Джонсона можно заметить резкое повышение температуры тела, которое сопровождается ухудшением всего состояния пациента, развитием сонливости и потери общей ориентации в пространстве. У некоторых больных отмечается диарея, а также расстройства системы пищеварения. Вместе с этими симптомами на первой стадии заболевания на коже начинают формироваться очаги поражения, которые описываются покраснениями участков кожи, а также увеличением показателя их чувствительности. Время развития заболевания на первом этапе варьируется от нескольких дней и до двух недель.- Второй этап. На второй стадии развития кожного поражения площадь с покраснениями начинает становиться больше, появляется характерная гиперчувствительность. На поверхности кожных покровов изначально возникает сыпь небольшого размера, а после пузыри с серозным содержимым. Больной начинает испытывать сильную жажду, у него снижается продукция слюны. При этом характерные признаки поражения можно заметить как на поверхности кожных покровов, так и на слизистой оболочки, чаще всего в области половых органов и рта. При этом аллергия обладает симметричным расположением, время распространения второй стадии не превышает пяти дней, далее болезнь переходит на последний этап.
- Третий этап. Процессы на этой стадии характеризуются ослаблением всего организма больного человека. Слизистые оболочки и кожа в очагах поражения начинает сильно болеть, возникает зуд и жжение. При неоказании медицинской помощи на этом этапе либо его неправильном проведении может возникнуть летальный исход.
Если пузырьки с опасным содержанием сформировались в ротовой полости, то больному сразу же становится очень трудно продолжать нормально дышать и есть. Если заболевание поразило зрительный орган, то глаза становятся очень больными, за короткий срок покрываются гноем и опухолью, что в результате приводит к слипанию век.
При поражении половых органов таким заболеванием у пациента присутствуют проблемы в мочеиспускании.
Общая картина инфицирования сопровождается внезапным началом заболевания и его быстрым прогрессирования, в этот момент у человека повышается температура тела, начинает сильно болеть горло, а также может возникать лихорадочное состояние. Из-за сходства болезни с обычной простудой диагностика на первых этапах довольно затруднена.
Сыпь в детском возрасте в большинстве случаев формируется на языке, губах, зеве, гортани, половых органах. Если вскрыть такой пузырёк, то на коже останутся не заживающие эрозии, из которых начнёт идти кровь. Когда происходит процесс их слияния, они начинают формироваться в кровоточащую область, и некоторая часть эрозий ведёт к образованию фиброзного налёта, что отрицательно влияет на внешний вид больного и усугубляет его общее самочувствие.
Симптомы при Стивенсе — Джонсоне появляются очень быстро:
 Вначале происходит сильное недомогание организма и возрастает общая температура тела.
Вначале происходит сильное недомогание организма и возрастает общая температура тела.- После у больного возникают острые боли в области головы, которые сопровождаются артралгией, тахикардией и недомоганиями в мышцах.
- Многие больные жалуются врачам на головные боли, диарею и рвотные позывы.
- Больной может страдать от кашля, формирования на кожных покровах характерных пузырей и рвотные позывы.
- После вскрытия пузырька можно найти множественные дефекты, которые покрываются белым налётом либо жёлтой плёнкой с корками.
- Патологический процесс включает в себя сильное покраснение губ.
- По причине сильного дискомфорта и боли пациенту становится трудно пить и есть.
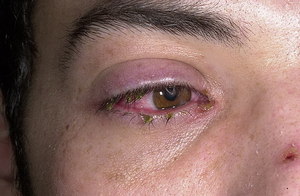
- Может происходить серьёзный аллергический конъюнктивит из-за воспалительных процессов гнойной формы.
- При некоторых заболеваниях, включая сюда и синдром, может возникать эрозия и многочисленные язвы в области развития конъюнктивы. Это может указывать на блефарит либо кератит.
- Сильно поражаются органы мочеполовой системы пациента, а именно их слизистые. Такой процесс возникает в 50 процентов случаев, при этом симптоматика проходит в виде вагинита и уретрита.
- Поражение кожи представлено как обширная группа возвышающихся образований, которые больше похожи на волдыри. Все они обладают багровым окрасом и могут достигать в диаметре до пяти сантиметров.
Токсический эпидермальный некролиз может поражать большое количество систем и органов человека. Часто приводит к печальным последствиям либо даже к летальному исходу.
Время, при котором формируются новые пузырьки на коже, продолжается в течение четырнадцати дней, а для полного заживления язв пациенту потребуется от одного до полутора месяцев правильного и комплексного лечения. Заболевание также может осложняться кровяными выделениями из мочевого пузыря, а также прогрессирующей пневмонией, колитом, почечной недостаточностью. Из-за таких осложнений умирает около 10 процентов от всех больных, другим же удаётся вылечить поражение и начать вести полноценную жизнь.
Причины поражения
Есть несколько основных причин, по которым появляется и развивается заболевание. К ним относится четыре вида факторов, которые оказывают влияние на прогрессирование заболевания:
 Инфекционные источники, которые поражают органы человека и отрицательно влияют на общее течение заболевания.
Инфекционные источники, которые поражают органы человека и отрицательно влияют на общее течение заболевания.- Употребление определённой группы лекарственных средств, провоцирующих формирование болезни в детском возрасте.
- Злокачественные процессы — новообразования доброкачественного типа и характерные опухоли, которые характеризуются особой природой происхождения.
- Причины, которые не могут быть определены лечащим врачом по причине недостаточности медицинских сведений.
У детей такой процесс может развиваться по причине вирусного заболевания, в то время как сыпь у взрослых обладает другой природой и явной обусловленностью использования медицинских препаратов либо наличие злокачественных явлений и опухолей. Если говорить о маленьких детях, то в качестве провоцирующих факторов в этом случае выступает множество болезней:
- корь,
- гепатит,
- герпес,
- ветрянка,
- грипп,
- грибки,
- бактериальные инфекции.
Диагностика и лечение синдрома
Болезнь Стивенса — Джонсона представлена серьёзным недугом, который требует соответствующего лечения и обследования со стороны лечащего специалиста. Систематические процедуры включают в себя проведение мероприятий, которые направлены на уменьшение либо устранение токсинов из организма, снятия процесса воспаления и улучшение общего состояния кожи. Если при этом у пациента наблюдаются хронически упущенные ситуации, то могут назначать средства специального воздействия.
- кортикостероиды — для защиты от возможного рецидива,
- десенсибилизирующие препараты,
- средства для устранения токсикоза.
 Многие считают, что при этом важен специальный курс витаминного лечения — включая использование аскорбиновой кислоты и средств группы В, но это не так, так как использование таких средств может развить ухудшение общего состояния здоровья пациента. Побороть пузыри на теле можно с помощью местной терапии, которая нужна для устранения воспалительного процесса и удаления отёчности.
Многие считают, что при этом важен специальный курс витаминного лечения — включая использование аскорбиновой кислоты и средств группы В, но это не так, так как использование таких средств может развить ухудшение общего состояния здоровья пациента. Побороть пузыри на теле можно с помощью местной терапии, которая нужна для устранения воспалительного процесса и удаления отёчности.
Чаще всего применяются обезболивающие средства, антисептические мази и гели, специализированные ферменты и крема, а также кератопластики. Если возникает ремиссия болезни, то необходимо комплексное обследование ротовой полости и санации. Своевременное оказание правильной помощи поможет улучшить общую картину заболевания и в несколько раз повысить шанс на быстрое выздоровление пациента.
Прежде чем начать лечить синдром Стивенса — Джонсона у детей, проводится определённый комплекс диагностических процедур. Если есть особые показания, то профессиональный врач назначает пациенту прохождение рентгенографии лёгких и УЗИ мочеполовой системы, почек и биохимию.
При особой необходимости ребёнок проходит обследования у других специалистов. Чаще всего такое заболевание выявляет именно врач дерматолог либо соответствующие профильные медики, опираясь в первую очередь на жалобы, анализы и основные симптомы. Клинический анализ крови обязательно проводить для выявления признаков воспаления. Дифференциальная диагностика также важна, так как заболевание можно спутать с дерматитом, который сопровождается развитием сыпи и пузырей на лице.
