Из этой статьи вы узнаете о грыже Шморля: что это такое, причины и факторы риска, разновидности патологии. Симптомы и лечение данной болезни.
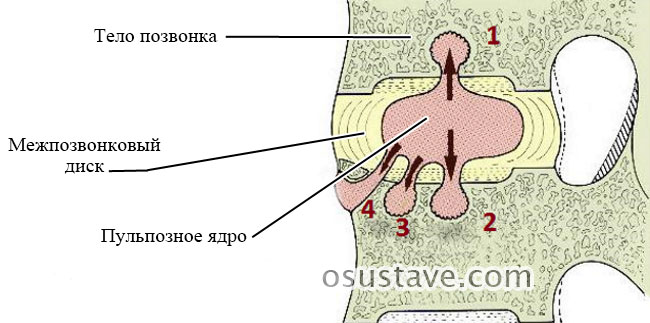
Грыжа Шморля – это вертикальное вдавливание хрящевой ткани межпозвоночного диска в губчатую кость тела позвонка (над или под диском).
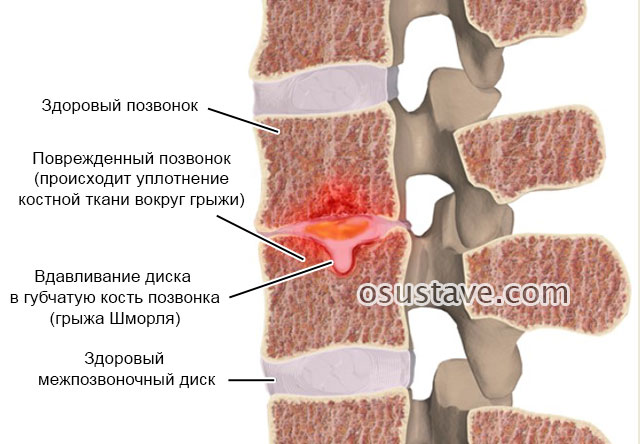
Этот дефект получил название в честь немецкого патологоанатома Ганса Шморля, который впервые начал описывать его.
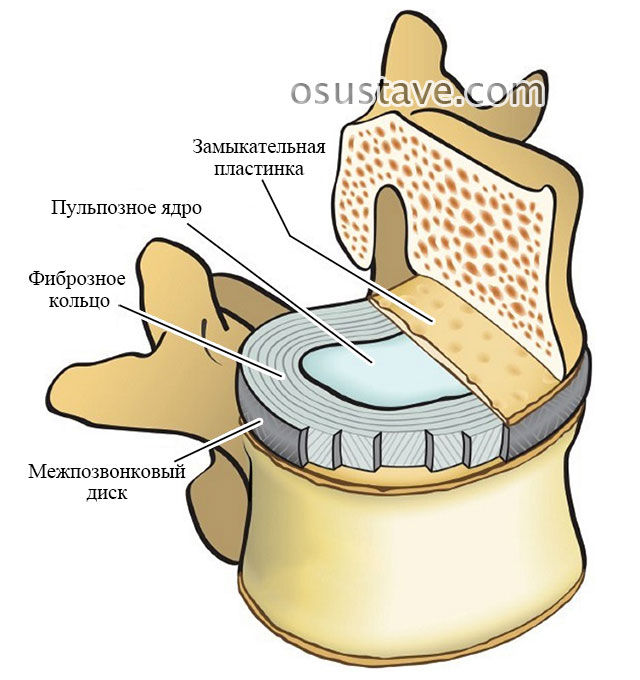
Между плоскими поверхностями тел соседних позвонков располагается межпозвоночный диск, который состоит из 3 основных элементов:
- Тонкие замыкательные хрящевые пластины, прилегающие непосредственно к надкостнице тела позвонков.
- Фиброзное кольцо, состоящее из упругих, прочных пластинок.
- Пульпозное, водянистое ядро в центре межпозвоночного диска.
По некоторым причинам (усиленный рост мягких тканей, заболевания, травмы) губчатая кость тела позвонка теряет плотность или не успевает ее приобрести (такое бывает у детей). В результате ткани межпозвоночного диска продавливают в них углубления (узуры).
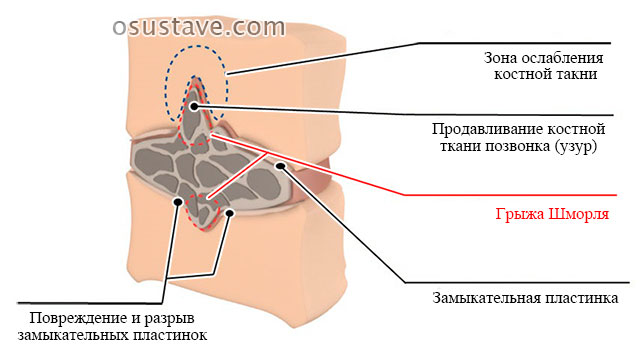
Такие дефекты всегда расположены вертикально – в верхнем или нижнем позвонке, прилегающем к диску.
Отличия грыж Шморля от «обычной» межпозвоночной грыжи:
- не провоцируют выдавливание тканей за пределы сустава,
- не вызывают ущемления нервных окончаний, сосудов, сужения спинномозгового канала,
- протекают бессимптомно или без выраженных проявлений.
Что такое грыжа Шморля – это патология, или нет? Она скорее является дефектом, чем заболеванием.
Однако при определенных условиях (множественные или прогрессирующие образования) может способствовать развитию:
- межпозвонковых грыж,
- спондилоартроза (артроз межпозвоночных фасеточных суставов),
- деформации позвоночника.
Именно поэтому главная опасность заключается в длительном, бессимптомном течении патологии.
Окончательно избавиться от дефектов можно только хирургической заменой позвонков. Необходимость в операции возникает при компрессионном переломе на фоне множественных или прогрессирующих грыж Шморля.
Консервативными методами можно приостановить появление новых дефектов и осложнений.
За медицинской помощью обращаются к врачам-вертебрологам или ортопедам.
Причины появления грыж Шморля
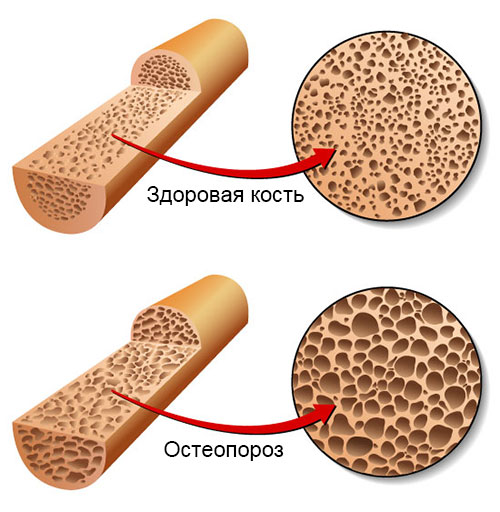
Основная причина появления грыж Шморля (другое название – узуративных дефектов) – недостаток плотности губчатой кости тела позвонка, вследствие чего ткани межпозвоночного диска продавливают в ней углубления, образуя хрящевые узелки.
Такие нарушения могут возникнуть на фоне:
- Усиленного роста мягких тканей (в результате костная не успевает в достаточной степени отвердеть).
- Врожденных особенностей строения хрящевых замыкательных пластин позвонков.
- Недостатков обмена (гиперпаратиреоза – избыточной выработки гормонов паращитовидной железы), хронических заболевания кишечника (например, колита, болезни Крона), остеопороза).
- Различных заболеваний: грыжи Шморля могут возникнуть из-за костного туберкулеза, артроза, остеомиелита (воспаление костной ткани).
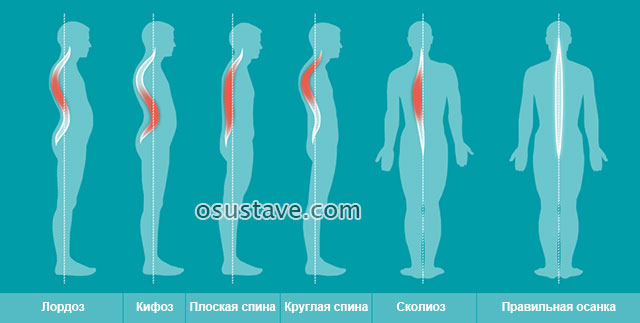
- Нарушений осанки: болезни Шейермана-Мау (юношеского кифоза, появляется у детей 8–12 лет), кифоза (искривления позвоночника в передне-задней плоскости с выпуклостью назад), лордоза (искривление позвоночника выпуклостью вперед).
- Травм и микротравм (поднятие тяжестей, усиленные занятия спортом).
- Физиологического увеличения нагрузки на позвоночный столб (например, при беременности).
- Гиподинамии (недостаток мышечной активности приводит к нарушениям кровоснабжения и питания тканей).
Факторами риска могут являться:
- возраст (грыжа Шморля в большинстве случаев появляется в детском возрасте: с рождения до 10–12 лет),
- наследственность (особенности формирования межпозвоночного диска у близких родственников),
- недостатки диеты (нехватка микроэлементов (магния, кальция, фосфора) способствует развитию остеопороза).
Разновидности грыж Шморля
По локализации дефектов в отделах позвоночника выделяют грыжи шейного, грудного и поясничного отделов.
По расположению в теле позвонка они могут быть:
- интракорпоральные (расположенные внутри тела),
- центральные (на границе суставных поверхностей),
- передние (в передней части тела),
- задние (в задней части),
- глубокие (хрящ продавливает губчатую кость на глубину более 50 % высоты тела позвонка).
По количеству хрящевые узлы делятся на одиночные и множественные.
По размеру грыжи Шморля бывают мелкими и крупными. Последние более неприятные. Они достаточно быстро приводят к развитию различных осложнений.
Характерные симптомы, возможные осложнения
Появление грыж Шморля протекает без выраженных или особенных клинических симптомов. При наличии единичных, непрогрессирующих дефектов патология обычно не доставляет неудобств до конца жизни.
Множественные или прогрессирующие грыжи со временем блокируют соседние поверхности позвонков, нарушая подвижность позвоночного столба. Диски все больше вдавливаются в костную ткань, уменьшается их высота, что приводит к нарушениям осанки.
Поначалу человек ощущает незначительный дискомфорт, напряжение мышц или «усталость» спины после тяжелой или длительной физической нагрузки. Затем симптомы усиливаются до тупой, постоянной боли в движении, в положении стоя и проходят в покое.
Общие признаки прогрессирующих, множественных, крупных грыж Шморля:
- «Усталость», напряжение мышц, возникающие в спине.
- Тупая боль после нагрузки, в движении.
- Нарушение осанки.
Со временем такие дефекты могут поспособствовать развитию серьезных осложнений:
- нарушений гибкости,
- межпозвоночных грыж,
- деформаций позвоночника (кифоз, лордоз),
- спондилоартроза (хронического заболевания дугоотросчатых суставов),
- остеоартроза (разрушение суставных хрящей).
Грыжи Шморля – на фоне возрастных, обменных нарушений плотности костей, множественных микротравм – увеличивают риск появления компрессионных переломов (нарушения целостности костей, которое сопровождается их сдавливанием и уменьшением высоты).
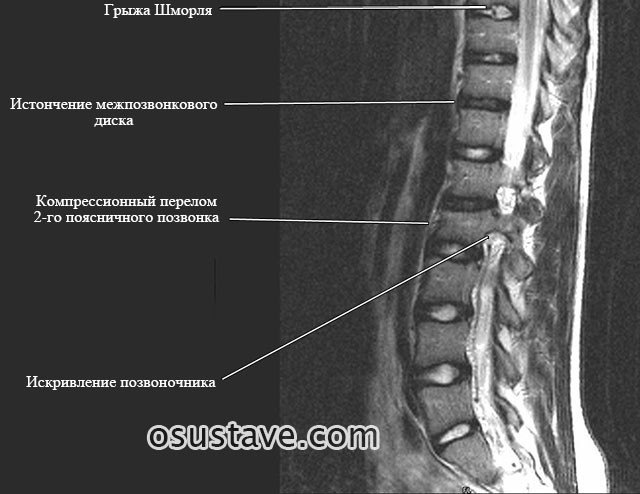
Диагностика, признаки трех стадий
Ранняя диагностика грыж Шморля затруднена из-за полного отсутствия симптомов. Чаще всего их выявляют случайно, при рентгенологическом обследовании по поводу других заболеваний позвоночника.
Основанием для подозрений на наличие грыж Шморля служат жалобы пациента на незначительные боли и быструю утомляемость спины, нарушение осанки, а также наличие подобных дефектов у близких родственников.
Диагноз подтверждают рентгенографическими снимками:
| Стадия | Характерные признаки |
|---|---|
|
1 |
Изменение плотности костной ткани тел позвонков, остеопороз |
|
2 |
Внедрение хрящевых пластин в костную ткань (на снимке грыжа представляет собой углубление, узурацию), деформация тел |
|
3 |
Окостенение хрящевой ткани, сужение размеров суставной щели, продавливание диска внутрь тела позвоночника (протрузия) |
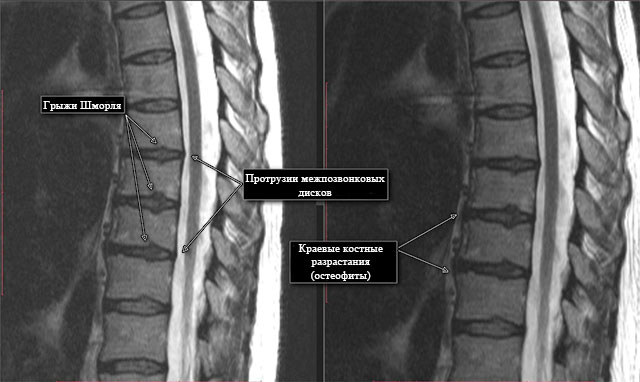
При сильных болях, не характерных для хрящевых узелков Шморля, назначают КТ или МРТ, чтобы исключить (или подтвердить) возможную межпозвоночную грыжу.
Методы лечения
Полностью вылечить грыжу Шморля консервативными или профилактическими методами невозможно. Повреждения костной ткани имеют необратимый характер.
Исключение – хирургическая замена позвонка, но такая процедура показана исключительно для устранения осложнений (компрессионных переломов).
Небольшие и единичные грыжи достаточно безобидны. Сразу лечить их лекарственными препаратами (например, хондропротекторами, витаминами или противовоспалительными средствами) не имеет смысла.
Необходимость в лечении грыж Шморля возникает, если дефекты:
- множественные,
- продолжают появляться (прогрессируют),
- увеличиваются в размерах,
- осложняются до нарушений подвижности, осанки и других патологических состояний,
- при появлении выраженных симптомов (боли, усталости в спине).
Цель лечения – предотвратить дальнейшее развитие болезней позвоночника, но не устранить уже имеющиеся дефекты.
Если у вас выявили грыжу Шморля, нужны профилактические меры:
- Следите, прогрессирует ли патология, делая рентгенологические обследования (не чаще 2 раз в год).
- Отрегулируйте диету, введите в рацион продукты, богатые микроэлементами и витаминами (у взрослых грыжи Шморля часто возникают из-за недостатков минерального обмена, нехватки кальция): в рационе должны быть кисломолочные продукты, растительное масло, свежие фрукты, овощи и зелень.
- Нормализуйте вес.
- Выполняйте профилактический комплекс упражнений для укрепления спины (хороший результат дает плавание).
- 2–3 раза в год повторяйте курс лечебного массажа, комплекс физиопроцедур.
- Несколько раз в год (весной и осенью) принимайте курс препаратов кальция.
Все профилактические мероприятия нужно предварительно согласовать с лечащим врачом.
Лекарственная терапия
Препараты, которые применяют:
- для обезболивания и противовоспалительного эффекта – Мелоксикам, Ревмоксикам, Ибупрофен, Мовалис,
- для миорелаксации (расслабления мышц) – Мидокалм,
- для улучшения метаболизма и восстановления нервной ткани – витамины группы В,
- хондропротекторы для профилактики межпозвоночных грыж – Румалон,
- сосудорасширяющие для улучшения кровоснабжения тканей – Трентал,
- препараты кальция для укрепления плотности костей и нормализации минерального обмена – Кальцитонин, Кальциум Д.

При наличии прогрессирующей грыжи Шморля пациентам рекомендуют:
- ограничить нагрузки на позвоночник (танцы, поднятие тяжестей, прыжки, бег, конный спорт),
- использовать специальные стабилизирующие корсеты, чтобы снять напряжение мышц спины во время работы.
https://www.youtube.com/watch?v=N6t8GJ7S5ZU
Физиотерапия
Физиотерапевтические методы улучшают кровоснабжение и обменные процессы в тканях, помогая предотвратить развитие осложнений.
Врач назначает:
- Магнитотерапию (лечение электромагнитными импульсами).
- Электрофорез с Лидокаином (обезболивание с помощью электростимуляции).
- Диадинамотерапию (импульсное воздействие электрическим током определенной частоты).
- Лечебный массаж.
- Иглоукалывание (стимуляцию биологически активных точек).
- Упражнения лечебной физкультуры.
Иногда больному показана процедура ретракции (вытягивание позвоночника с помощью специальных тренажеров или приспособлений).
