Из этой статьи вы узнаете: серонегативный спондилоартрит – что это такое, какие существуют разновидности этой патологии. Причины и факторы, предрасполагающие к появлению заболевания. Характерные признаки серонегативных спондилоартритов, симптомы и способы диагностики. Методы лечения, в каких случаях больным дают группу инвалидности, прогноз при заболевании.
Серонегативные спондилоартриты – общее название группы заболеваний позвоночника и суставов, при которых происходит разрушение костной и хрящевой ткани позвоночника из-за хронического воспалительного процесса. У различных видов спондилоартрита сходные причины возникновения, симптомы и механизм развития.
Серонегативные спондилоартриты – это системные заболевания, то есть поражающие весь организм. Попадающие в организм возбудители (хламидии, иерсинии, сальмонеллы) становятся причиной острых кишечных или урогенитальных инфекций. В процессе патологии иммунитет продуцирует антитела к антигенам бактерий и одновременно атакует собственную хрящевую ткань. Результатом становятся нарушения метаболизма, хроническое воспаление и дегенеративные изменения ткани суставов (разрыхление, набухание, потеря эластичности и прочности, растрескивание).
Другое название этих болезней – спондилоартропатии, ранее их относили к ревматоидным артритам, но позже выделили в отдельную группу. Характерные особенности, отличающие их от ревматоидных (обычно серопозитивных) полиартритов и других воспалительных заболеваний позвоночника и суставов:
- отсутствие в крови у пациента ревматоидного фактора (РФ) или, по-другому, серонегативность (отрицательный результат), под кожей отсутствуют характерные ревматоидные узелки,
- асимметричное поражение суставов,
- наследственная предрасположенность (такими болезнями чаще страдают близкие родственники),
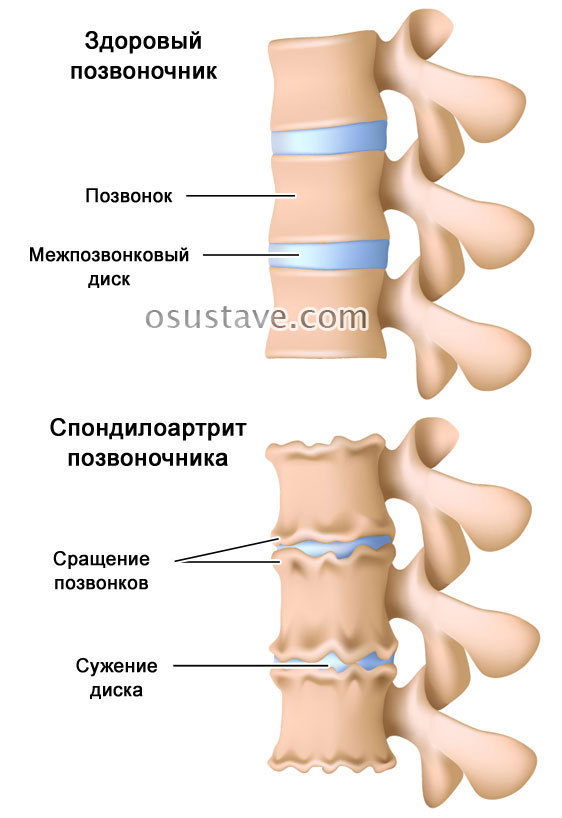
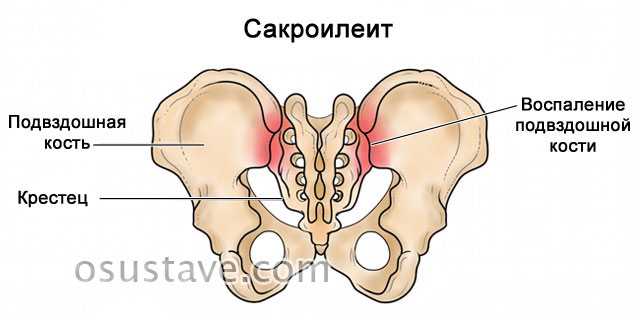
- рентгенографические признаки – двухстороннее воспаление крестцово-подвздошного сочленения (сакроилеит) и анкилозирующий спондилоартрит (изменения позвонков, приводящие к их сращению),
- наличие маркерного антигена HLA-B27 у 95% больных (по структуре совпадает с антигенами некоторых возбудителей).
Серонегативные спондилоартриты (спондилоартропатии) нужно отличать от:
- спондилоартроза (причина дегенеративно-дистрофических шиповидных разрастаний костной ткани – это возрастные нарушения обмена, травмы или нагрузка на позвоночник, в процесс не вовлечены другие суставы и органы),
- спондилитов (большой группы воспалительных заболеваний позвоночника, которые начинаются с разрушения костной ткани позвонков, причинами могут быть инфекции или аутоиммунный воспалительный процесс).
Спондилоартропатии – опасные патологии, которые постоянно прогрессируют, несмотря на предпринимаемые меры. Результатом становятся сращение и полная неподвижность позвоночника, деформация вовлеченных суставов, нетрудоспособность и инвалидность.
Болезнь можно приостановить, но избавиться полностью не удается. Лечение осуществляют врачи-ревматологи.
Разновидности патологии
По общим признакам в группу заболеваний входят следующие спондилоартриты:
- Реактивный (болезнь Рейтера).
- Псориатический.
- Ювенильный (детская, подростковая формы).
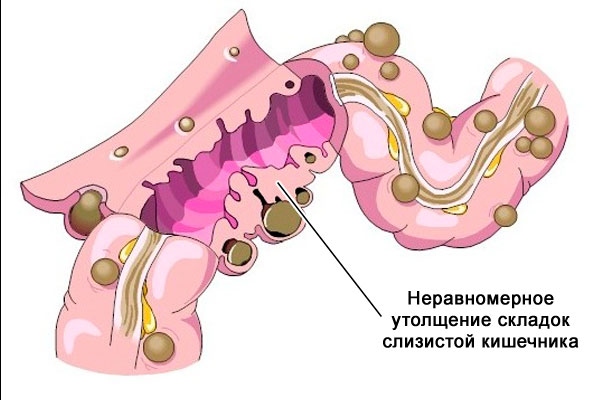
- Энтеропатический (причины – болезнь Крона и язвенный колит).
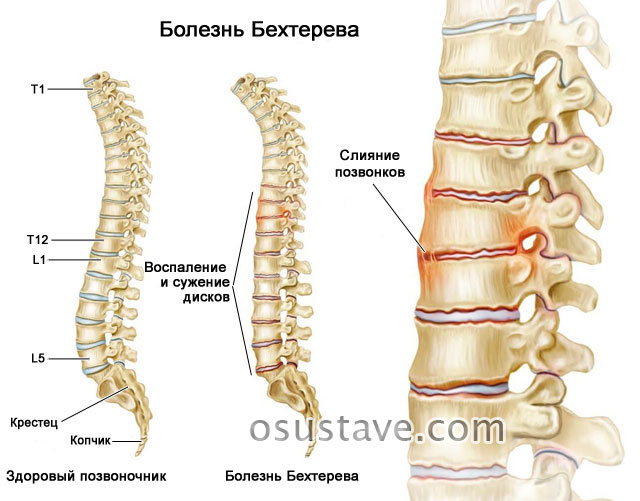
- Анкилозирующий (болезнь Бехтерева).
- Недифференцированные.
Некоторое время назад (в 2002 году) из-за несоответствия определенным диагностическим критериям из списка исключили:
- синдром Бехчета (у большинства больных не обнаруживают маркерный антиген HLA-B27, нет характерного поражения позвоночника),
- ювенильный хронический (разнородные заболевания, которые в большинстве прогрессируют до ревматоидных артритов),
- спондилоартрит на фоне болезни Уиппла (редко сопровождается спондилитом и сакроилеитом).
Все другие воспалительные поражения позвоночника и суставов, которые не имеют характерных диагностических признаков (маркерного антигена, сакроилеита, серонегативности по РФ) причисляют не к другим спондилоартритам, а к другим группам заболеваний (реактивным артритам, ревматоидным полиартритам и т. д.).
Причины
Причины возникновения серонегативных спондилоартритов неизвестны, официальная медицина выдвигает полиэтиологическую (то есть сочетание нескольких факторов) версию происхождения воспалительного поражения позвоночника и суставов.
На сегодняшний момент любой серонегативный спондилоартрит связывают с:
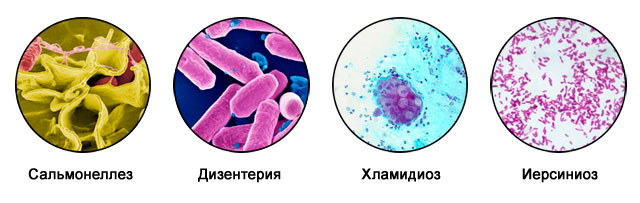
- мочеполовыми и кишечными инфекциями (сальмонеллез, дизентерия, хламидиоз, иерсиниоз и т. д.),
- генетической предрасположенностью, доказательством которой является наличие маркерного антигена HLA-B27,
- наследованием спондилоартропатии близкими родственниками.
Факторы, которые, по мнению специалистов, могут повлиять на возникновение патологии, более многочисленные:
- Патологические смещения оси позвоночника (спондилолистез).
- Врожденные и приобретенные дегенеративные изменения межпозвоночных хрящей, некроз хрящевой ткани.
- Микроповреждения суставов.
- Переломы и травмы позвоночника.
- Трещины и повреждения отростков позвонков.
- Отложение солей кальция в суставные хрящи (хондрокальциноз).
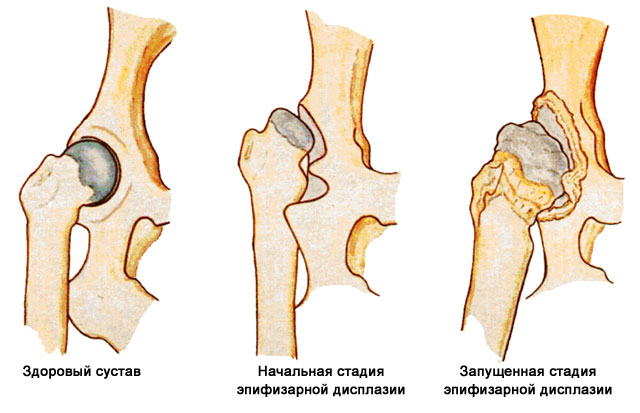
- Эпифизарная дисплазия (деформация, уплощение, неправильное развитие костных суставных поверхностей).
- Инфекционные заболевания с поражением суставов.
У женщины серонегативные спондилоартриты появляются реже.
По возрасту пик заболеваемости приходится на период от 15 до 45 лет.
Симптомы
Начальные стадии некоторых серонегативных спондилоартритов протекают почти бессимптомно (либо признаки заболевания очень слабые).
Другие начинаются с выраженного болевого синдрома (который длится более 3 месяцев) и скованности в позвоночнике по утрам.
Постепенно симптомы нарастают, усиливаются и приводят к развитию анкилозов (межпозвоночных сращений), полной неподвижности и инвалидности больного.
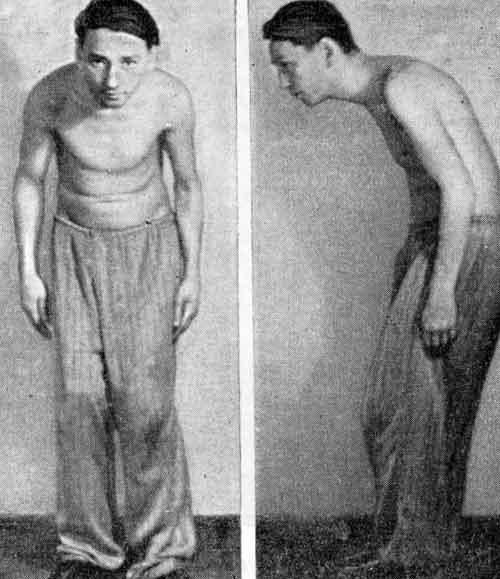
Характерной особенностью некоторых серонегативных артритов является деформация позвоночного столба в виде «позы гордеца» или «просителя» (очень прямая или сгорбленная спина, соответствующее положение шеи и головы).
Общие симптомы (для всех форм патологии):
- медленное, постепенное развитие,
- боль в позвоночнике (начинается с утренней скованности, продолжается более 3 месяцев) и в ягодицах (стихающая и возобновляющаяся),
- асимметричное воспаление (артрит) суставов ног,
- нарушения подвижности суставов и позвоночника,
- рентгенологически подтвержденное воспаление крестцово-подвздошного сочленения,
- боль в местах прикрепления сухожилий и связок,
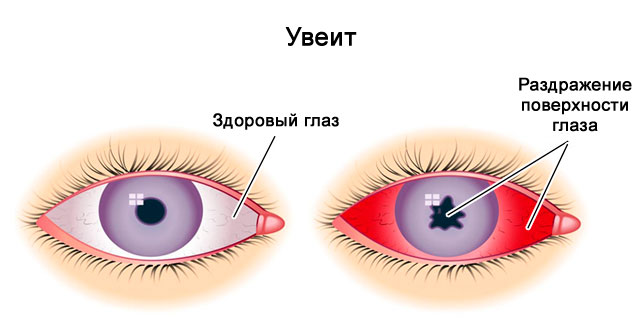
- внесуставные симптомы (диарея, цервицит, уретрит, псориаз, баланит, увеит).
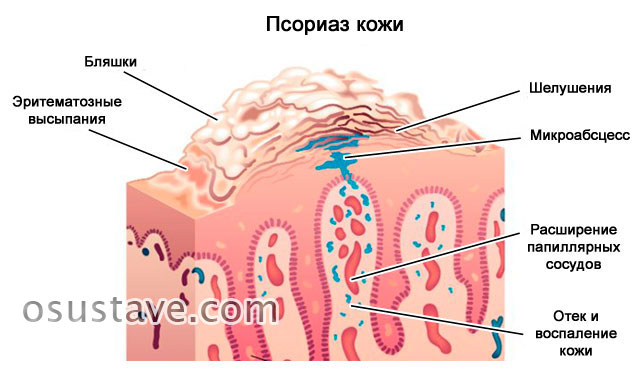
Возможное прогрессирование и последствие заболевания
Патология развивается и постепенно приводит к появлению:
- деформации суставных поверхностей,
- сращению позвонков и полной неподвижности позвоночника,
- аортита (воспаления стенок аорты),
- амилоидоза (нарушения обмена веществ),
- кардита (воспаления сердечных оболочек),
- фиброза легких (замены функциональной ткани).
Характерные отличия именно серонегативных спондилоартритов
Для серонегативных спондилоартритов характерен ряд признаков, по которым их отличают от прочих воспалительно-дегенеративных полиартритов с поражением позвоночника:
- Одностороннее или двухстороннее воспаление подвздошно-крестцового сочленения (сакроилеит).
- Воспалительное поражение позвоночного столба (спондилит).
- Дегенеративно-воспалительный процесс и окостенение связок, суставных капсул и сухожилий в местах их прикрепления (энтезопатия).
- Асимметричное поражение периферических суставов (обычно артрит нижних конечностей).
- Отсутствие ревматоидного фактора в крови пациента (серонегативность).
- Наличие у 95% больных маркера HLA-B27.
- Внесуставные проявления патологии с поражением кожных покровов (псориаз), глаз (увеит), легких (фиброз), сердца (кардит), желудочно-кишечного тракта, слизистой оболочки рта, мочеполовой системы (уретрит, цервицит).
- Случаи серонегативного спондилоартрита у близких родственников.
- Наличие перекрестных форм (патологии проявляются симптомами, принадлежащими к разным заболеваниям группы).
Диагностика
Дифференциальный диагноз осуществляют, исключая сходные по проявлениям заболевания: ревматоидные полиартриты, ревматические артриты, гидроксиапатитную артропатию и некоторые другие.
Кроме помощи лечащего ревматолога больной получает консультации окулиста, дерматолога, уролога (гинеколога), кардиолога, гастроэнтеролога (в зависимости от наиболее выраженных симптомов).
Подтверждающими методами диагностики являются:
- рентгенография суставов и позвоночника (с ее помощью выявляют сакроилеит, межпозвоночные сращения, кальциноз межпозвоночных связок), кишечника с барием,
- исследование внутрисуставной жидкости, полученной с помощью пункции (этот метод позволяет установить причину появления артрита),
- анализы крови на ревматоидный фактор (при серонегативных спондилоартритах отрицательные), С-реактивный белок и скорость оседания эритроцитов (повышенные), мочевую кислоту (отрицательный), мочи на наличие белка и эритроцитов (повышение при поражении почек),
- УЗИ почек (при наличии в моче белка и эритроцитов),
- МРТ и ЭКГ сердца, аортография (при подозрении на вовлечение сердца или жалобах на нарушения ритма).
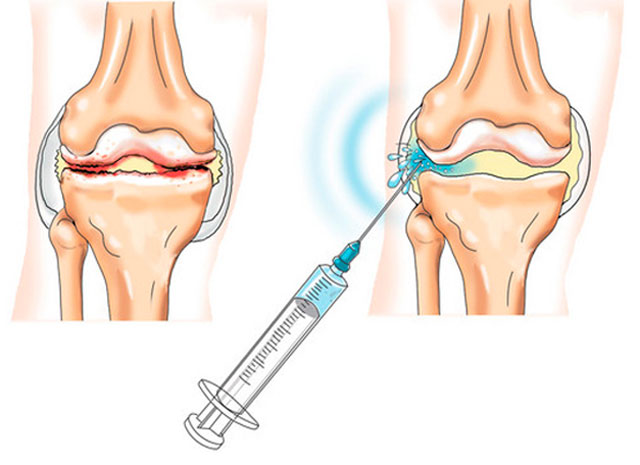
Лечение
Окончательно избавиться от заболевания невозможно, в результате лечения серонегативного спондилоартрита достигают недолгой ремиссии (улучшения), которое никогда не бывает длительным.
Основные методы, с помощью которых приостанавливают прогресс заболевания до полной неподвижности и деформации суставов, – медикаментозная и физиотерапия (ЛФК, массаж).
Лекарственные препараты, которые назначаются при серонегативных спондилоартритах:
- Нестероидные противовоспалительные (Диклофенак, Нимесулид, Индометацин). Их комбинируют с профилактическим приемом препарата «Омез», чтобы предотвратить развитие прободной язвы или эрозии желудка.
- Гормональные противовоспалительные (Преднизолон, Метилпреднизолон).
- Иммуносупрессоры (Метотрексат), подавляют клеточный иммунитет.
- Моноклональные иммуносупрессоры (Инфликсимаб) снижают активность аутоиммунных реакций, уменьшают количество антител против хондроцитов (клеток хрящевой ткани).
- Хондропротекторы (Хондроитин, Глюкозамин) способствуют восстановлению хрящевой ткани.
Лечение патологии невозможно без:
- диеты, чтобы корректировать вес (если есть лишний вес),
- ежедневного выполнения комплекса упражнений лечебной физкультуры,
- курсов массажа,
- сна на твердой поверхности без матраса.
Чтобы снизить скорость деформации позвоночника, больному жизненно необходимо заниматься плаванием, регулярно посещать грязелечебницы и бальнеокурорты (с лечебными радоновыми и сероводородными ваннами).
Дают ли инвалидность при заболевании
Заболевание может закончиться частичной или полной утратой трудоспособности. В этом случае человеку дают группу инвалидности:
- третью – при длительно продолжающемся и стойком ограничении объема движений (человек способен к самообслуживанию и некоторым видам трудовой деятельности),
- вторую – при нарушениях трудоспособности из-за необратимых изменений суставов (пациент способен к самообслуживанию, но не может выполнять другие физические действия),
- первую – при нарушениях трудоспособности с искривлением позвоночника и поражением спинномозговых нервов (человек не способен к самообслуживанию).
Прогноз
Лечить это заболевание придется на протяжении всей жизни.
Прогноз ухудшается:
- У мужчин.
- При раннем начале (до 19 лет).
- При развитии тазобедренного артрита и ограничении подвижности позвоночника в первые годы от начала болезни (первые 2 года).
- При наличии маркера HLA-B27 и членов семьи, страдающих заболеванием.
- При сопутствующем периферическом артрите и локальных болях в местах прикрепления сухожилий и связок.
Ремиссии (периоды улучшений) – недолгие и нестойкие, результатом заболевания рано или поздно становится частичная или полная утрата подвижности позвоночника, разные степени инвалидности.
