При постоянном контакте с раздражителями (химического, термического, токсического характера) запускаются процессы необратимой гибели гепатоцитов. Некроз печени развивается также на фоне остановки кровоснабжения органов, которая может происходить по разным причинам.
Как правило, данное состояние протекает тяжело, сопровождается не только болями, рвотой, но и тремором, неврологическими расстройствами, нарушением либо полной остановкой дыхательной функции.
Возможны признаки сердечно-сосудистых патологий, печеночной недостаточности, УЗИ показывает незначительное увеличение данного органа в размерах. Для постановки точного диагноза специалист направляет больного на комплексное обследование.
Некроз печени является последствием осложнений некоторых патологий данного органа, сильных травматических воздействий, отравлений. Заболевание сопровождается быстрым нарастанием, прогрессированием недостаточности полиорганного характера, которая с течение времени приводит к энцефалопатии с комой.
С учетом симптоматики и времени развития некроз бывает сверхострым (до недели), острым (до 2 недель), подострым (4-12 неделя). Встречается патология нечасто, но знать об особенностях ее течения, лечения и профилактики будет не лишним каждому. Как правило, острый некроз развивается в молодом возрасте, а подострый , после 45 лет, но возможны исключения.
Причины
Печеночный некроз – полиэтиологичное заболевание, которое развивается на фоне других патологий. Острая форма обычно сопровождает гепатиты, сильные интоксикации.
Массовую гибель гепацитов вызывают термовоздействия, радиация, тяжелые местные травмы. Реже проблема возникает по причине роста гемобластозов, приема медикаментов для ВИЧ-инфицированных, инфильтрации гепатоцитов жирового типа в острой форме, которая сопровождает некоторые системные заболевания, связанные с нарушением метаболических процессов.
Нередко патология сопровождает заболевания сосудов, сердца, для которых характерна ишемия тканей. Если нарушение нормального кровоснабжения носит длительный характер, появляется центробулярный некроз, развивается недостаточность органа, поражается паренхима.
Симптомы
Степень выраженности симптомов и сами признаки зависят от объемов тканей, затронутых патологическим процессом. Как правило, недостаточно нарастает постепенно и медленно, со временем развиваются энцефалопатия, кома. Боль локализуется в подреберье справа, орган незначительно увеличивается в размерах, развивается рвота, тошнота, желтуха.
Если гибнет большое количество здоровых клеток, иммунная система активизирует защитные силы для предотвращения поражения других клеточных структур, еще не затронутых патологией. Итог – активный рост органа, сильный отек, растяжение капсульных образований.
Именно отек является главной причиной иррадиирующих в лопатку или поясницу болей в области подреберья справа. Если в дальнейшем печень уменьшится в размерах, начнет гибнуть паренхима. Возможен летальный исход.
Желтушный тип патологии сопровождается резкой слабостью, потерей сил, аппетита, лихорадкой, похудением. Непосредственно желтуха диагностироваться тоже может, как и увеличение селезенки в размерах, появление сосудистой сетки, красных пятен на коже, эритема. Возможно скопление жидкости в районе брюшины, психические нарушения. Пальпирование печени вызывает острые болезненные ощущения. Признаки холестатического варианта – светлые каловые массы, темная моча, сильный кожный зуд, негативные кровяные ферментативные процессы. Холестатическая форма встречается в разы реже желтушной.

Так как при заболеваниях печени нарушается общая дезинтоксикационная организма, токсины, ядовитые вещества скапливаются в крови и тканях, повреждают органы – процесс это не быстрый, но неизбежный. Особенно сильно страдает головной мозг, на клетки которого аммиак и токсины влияют как раздражители.
Состояние проявляется проблемами с памятью, сонливостью, агрессией, дрожанием рук и ног. До наступления коматоза больной ощущает дезориентацию в пространстве, может терять память, не понимать, где он находится, какое сейчас время суток. Отек мозга вызывает витальные проблемы – развивается артериальная гипотензия, нарушается дыхание, может беспокоить брадикардия.
Классификация
Некроз печени имеет разные формы, которые определяются с учетом объемов поражения. При фокальной затрагиваются только клетки органнел с денатурированным белком, остальные структуры будут здоровыми.
Моноцеллюлярный некроз печени (очаговый, рассеянный) относится к финальному этапу баллонирующей дистрофии, сопровождающемуся разрушением ультраклеточных структур. Зональный, ацинарный некротические процессы затрагивают определенные зоны органа – чаще всего это ацинус.
При коагуляционной форме некроза белковые соединения в больших количествах скапливаются в клетках печени. Она развивается в результате проникновения в клеточные ткани ионов кальция и дальнейшей активизации ферментной защиты организма.
Патологический процесс может затрагивать только мэллориевские тельца или поражать цитоплазму полностью. Симптомы, степень их выраженности, общее состояние больного при этом во многом будут зависеть от характера, объемов поражения.
Для мостовидной формы некроза характерно объединение ацинусов дегенеративными мостиками. Эти мостики делят орган на дольки. Итог – цирроз печени, ишемия паренхимы, изменение характера течения портальной крови (она идет мимо печеночного фильтра, хотя этого быть не должно). В зависимости от локализации мостовидный некроз печени бывает трех групп – центр-порт, порт-порт, центр-центр.
Данная форма характерна для всех типов патологии, при которых происходит соединение сосудистых структурных образований. Обязательно проводится соответствующая диагностика при наличии гепатитов (острых, хронических).
На микроскопическом уровне некрозы выглядят как изменения в структуре клеточного ядра, гепатоцитозной плазме, каждый из этих процессов вызывает различные заболевания. Точная постановка диагноза позволит назначить максимально эффективное лечение.
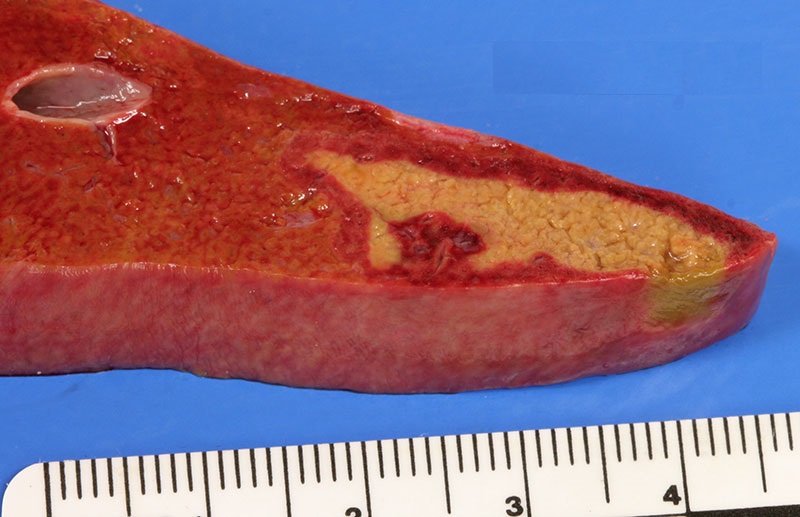
Ступенчатому некрозу подвержены мелкие группы гепатоцитарных клеток, которые располагаются возле трактов портальной категории. Со временем поврежденные структуры полностью замещает клеточный инфильтрат. Часто патология развивается на фоне гепатитов и цирроза.
Колликвационная патология диагностируется при высоком содержании протеазов и минимальном количестве белка в гепатоцитах. Клетки увеличиваются, оптически выглядят пустыми, лишенными ядра, красители они воспринимать перестают.
Колликвационная форма делится на ряд подкатегорий с учетом степени долевой выраженности и бывает фокальной, зональной, субмассивной, массивной. При саморазрушении, сепарации, сморщивании гепатитов с появлением заполненных органеллами клеточных тканевых структур можно говорить об апоптозе.
Диагностика
При обнаружении тревожных симптомов нужно немедленно обратиться гастроэнтерологу в обычной поликлинике или хирургу, реабилитологу. Специалист направит на МРТ или УЗИ печени, желчного пузыря. Точные результаты дает ОЭФКТ – томография эмисионная однофотонная. Данные методики позволят определить очаг поражения в паренхимальной области.
Для морфологического изучения биоптатов проводится биопсия, степень тяжести патологического процесса показывают пробы. При подозрении на наличие вируса гепатита в организме специалист назначает анализ на их основные антигены.
Осложнения
В результате распада гепатоцитов образуются токсичные продукты. Они проникают в канальцы почек и вызывают поражение данного органа выделительной системы. Гепаторенальный синдром характерен примерно для половины пациентов, которым был поставлен диагноз некроз печени. При угнетенной функции почек развиваются электролитные нарушения, в крови накапливаются шлаки азота.
При некрозе печеночных клеток происходит угнетение синтезирования белковых соединений, нарушается выработка ферментов и белков, развивается ДВС-синдром. Массовое кровотечение остановить невозможно даже за счет переливания крови, в результате чего наступает смерть.
Переливание не помогает по причине того, что без нормальной работы печени новая кровь снова замещается «старой», лишенной необходимых белковых компонентов. Высокое содержание токсичных веществ вызывает образование кишечных язв, при низкой свертываемости могут развиваться сильные кровотечения. При гиперпродукции соляной кислоты частично решить проблему способны протоннопомповые ингибиторы.
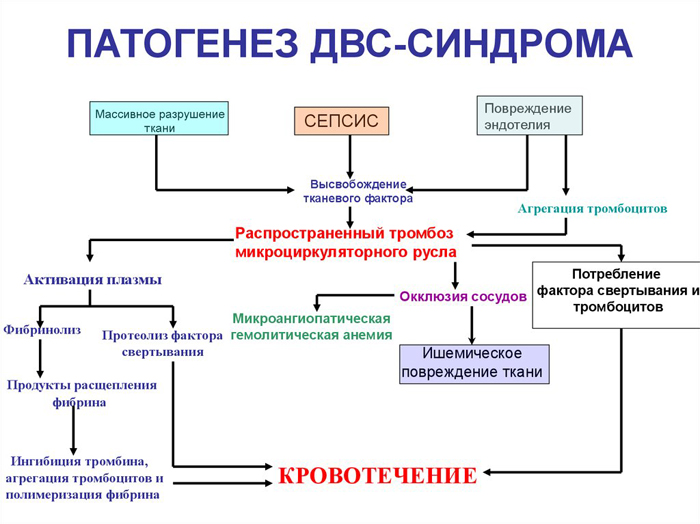
Еще одно распространенное осложнение, которое вызывает некроз, – инфекция генерализованного характера. Полиорганная недостаточность снижает иммунитет, усиливает проницаемость мембранных структур кишечника. Существует риск развития сепсиса. Таким образом, подходить к диагностике и лечению некроза печени следует со всей серьезностью. При отсутствии терапии качество жизни пациента значительно ухудшается, возможен летальный исход.
Лечение
Главная цель терапевтических мероприятий при некрозе – устранение функциональной недостаточности данного органа. Лечение должно проводиться строго в амбулаторных клинических условиях. Врачи следят за функциями витальности и их изменениями, содержанием электролитов, азотистых шлаков, глюкозы.
В целях предотвращения внутренних кровотечений пациенту ежедневно вкалывают витамин К. Обязательным является прием препаратов, которые угнетают процессы секреции соляной кислоты в желудке.
Диазепам облегчает общее самочувствие больного при сильных судорогах. Переход на парентеральную систему питания требуется не всегда. Восстановление печени является первоочередной задачей и в том случае, если на фоне некроза развилась почечная недостаточность.
На данный момент нет на 100% эффективного метода, который бы позволял замещать функцию печени. Лучшие результаты (если сравнивать с диализом, палзмафарезом, заменным переливанием) дает гемосорбция.
Гемосорбция проводится с применением препаратов активированного угля и простациклинов. Если развился энцефалопатии, начался отек мозга, а предпринимаемые меры не дают никаких результатов в течение суток, нужна трансплантация пораженного органа. В России ее проведение связано с рядом сложностей, среди них поиск донора, низкий процент приживаемости.
Прогноз
Некроз печени – тяжелая патология, прогноз течения которой, увы, зачастую неблагоприятен для пациента. Точно говорить об исходе можно, учитывая возраст больного, факторы, вызвавшие заболевание, степень полиорганной недостаточности, осложнение другими патологиями и т.д. Группа риска с наименее благоприятными прогнозами:
- Возраст старше 40 и младше 10 лет,
- Ацидозное нарушение обмена веществ,
- Продолжительная желтуха с развитием энцефалопатии,
- Повышение билирубина.
Летальный исход наступает в результате заражения крови, остановки дыхания и работы кровеносной системы, начала внутренних кровотечений, развития почечной недостаточности, психо-неврологических расстройств, которые происходят на фоне данной патологии.
Если пациенту будет оказана квалифицированная помощь и он выживет, возможно частичное или полное восстановление органа.
Меры профилактики некроза печени сводятся к исключению травм, контакта с провоцирующими агентами, которые вызывают развитие данного заболевания. Рекомендовано сбалансированное питание, отказ от алкоголя.
